Le coude du golfeur: prévention et traitement des principales pathologies

Par les docteurs…
…Olivier Rouillon, médecin fédéral national, médecin des équipes de France, président de la Commission Médicale Nationale, AP-HP ;
…Jonathan Bellity, chirurgien orthopédiste Paris, membre du bureau de la Commission Médicale Nationale et
…David Petrover, radiologue à Paris, membre du bureau de la Commission Médicale Nationale
Épidémiologie
La pathologie de coude est fréquente chez le golfeur et tout spécialement chez les amateurs.
En reprenant l’ensemble des publications scientifiques sur le sujet, MacHardy A. rapporte en 2006 que le coude représente 25 à 33 % des blessures du golfeur amateur et 7 à 10 % des blessures du golfeur professionnel.
Dans une autre étude (2007), le même auteur a suivi 1 000 joueurs amateurs pendant 1 an et les blessures du coude représentaient alors 17,2 % des pathologies relevées.
On voit donc que les blessures du coude chez le golfeur sont 2 à 3 fois plus fréquentes chez les amateurs que chez les professionnels. Comme nous le verrons ci-dessous, cela s’explique par différents facteurs que sont la technique, le matériel, la préparation physique adaptée…
Les différentes pathologies
Elles doivent être considérées comme des technopathies, c’est-à -dire découlant directement du geste technique effectué, le swing, mais également du matériel.
Lorsque ce geste technique est répété un grand nombre de fois dans des conditions mécaniques imparfaites, cela peut déclencher l’apparition de diverses pathologies. Par « conditions mécaniques imparfaites », on entend : technique du swing de mauvaise qualité, matériel (clubs) inadapté, practice sur une surface trop dure avec trop de répétitions…
- L’épicondylite médiale
- L’épicondylite latérale
- Les conflits postérieurs
- L’ostéochondrose et l’ostéochondrite disséquante
Bien évidemment, les pathologies du coude les plus fréquentes chez les golfeurs sont les atteintes tendineuses, épicondylites médiale et latérale, touchant principalement les joueurs amateurs.
L’épicondylite médiale
Improprement appelée « Golf Elbow », elle correspond à une tendinopathie des tendons fléchisseurs, du poignet et des doigts.
À quoi correspond le terme de « tendinopathie » ? Tout d’abord, il est mieux adapté que celui de « tendinite » ! En effet, ce dernier traduit le fait qu’une inflammation est la cause du problème. Or, cela est FAUX, l’inflammation est la conséquence et non la cause de l’atteinte du tendon. En fait, le (ou les) tendon(s) est(sont) le siège de lésions histologiques qui correspondent à des microruptures de fibres dont la cicatrisation n’est pas de bonne qualité.
Ces micro ruptures surviennent lorsque le tendon est soumis à des contraintes mécaniques trop importantes : microtraumatismes répétés ou overuse injuries pour les Anglo-Saxons. Par exemple, chez le golfeur cela correspond à trop de balles frappées au practice, soit parce que l’on augmente brutalement ses quantités d’entraînement (stage), soit parce que l’on reprend de façon trop intense l’entrainement après une pause (hivernale par exemple).
On comprend donc que le traitement aura comme premier objectif la cicatrisation du tendon et pas seulement la lutte contre l’inflammation. Tout cela est valable pour l’ensemble des tendons du corps humain et pas seulement ceux du coude !
Notons également (Farber et coll, am J Sports Med 2009) que les amateurs serrent beaucoup plus le club avec la main droite durant le backswing que les professionnels, ce qui entraîne des sollicitations mécaniques augmentées sur les tendons des muscles fléchisseurs de la main.
Dans de plus rares cas, cette tendinopathie est la conséquence d’un traumatisme unique, du fait d’une décélération brutale (balle dans le rough, frapper autre chose que la balle : racine, pierre enterrée).
>>A lire aussi: « Les étirements du golf: pourquoi, quoi, comment?«
Comment cette épicondylite médiale se traduit-elle ?
Le signe principal est la douleur, liée à la pratique du golf. Au début, le joueur aura des douleurs de la face interne du coude, le plus souvent à l’impact, en fin d’entrainement. Puis les douleurs deviendront plus fréquentes, jusqu’à le gêner dans des gestes de la vie courante (efforts de serrage par exemple).
Trop souvent, les joueurs ne viennent consulter que lorsqu’ils sont gênés de façon quasi permanente, donc à un stade déjà chronique de l’évolution. Ce retard de prise en charge thérapeutique explique les difficultés à résoudre le problème.
À l’examen clinique, le médecin va retrouver une douleur déclenchée par la palpation, la contraction des muscles en cause (les fléchisseurs des doigts et du poignet), l’étirement de ces mêmes muscles.
Dans la plupart des cas, l’échographie représente l’examen de référence, permettant de quantifier l’atteinte du tendon et le stade évolutif (aigu ou chronique). Si cet examen dynamique (c’est un avantage de l’échographie) met en évidence une fissure du tendon, il pourra être nécessaire d’avoir recours en complément à une IRM.
Quel est le traitement ?
En première intention, la rééducation doit être prescrite,
associée à un repos sportif (minimum 2 à 3 semaines) et à un traitement médicamenteux (anti-inflammatoires non stéroïdiens). N’oubliez pas l’intérêt d’appliquer du froid (glace ou COLD PACK), à minima une fois par jour pendant 20 à 30 minutes. CeLA doit être systématique tant que la douleur subsiste.
Les séances de rééducation seront effectuées au rythme
minimal de 3 par semaine, et basées sur les éléments suivants :
- Un protocole de renforcement spécifique, fondé sur le travail excentrique, dérivé du protocole de Stanish. Les kinésithérapeutes maîtrisent bien ce type de rééducation dont l’objectif est de favoriser une cicatrisation de qualité du tendon ;
- Il pourra y être associé diverses techniques (liste non exhaustive) telles que : physiothérapie (TECAR …), massage transverse profond…
- Seul le protocole de Stanish a fait la preuve scientifique de son efficacité.
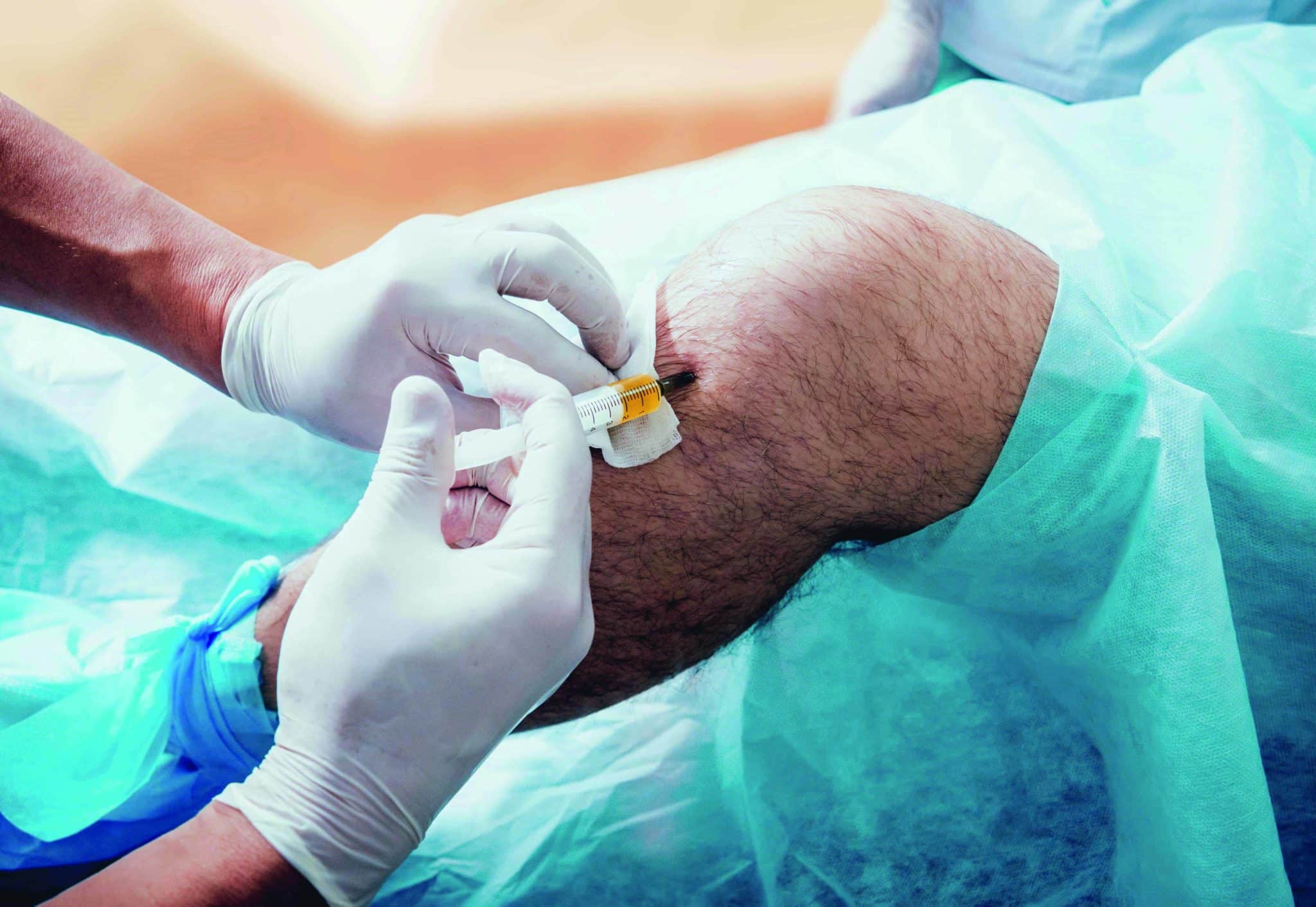
En cas d’échec de cette stratégie thérapeutique, il est possible d’avoir recours aux infiltrations (corticoïdes), voire aux PRP (facteurs de croissance) dans le cas d’une fissure du tendon.
Que penser des « coudières » ou bracelets anti-vibration ? Aucun de ces systèmes n’a fait la preuve de son efficacité réelle. Toutefois, ils ne semblent pas avoir d’effet négatif.
Que penser de l’impact négatif d’une hydratation insuffisante (item fréquemment retrouvé dans des publications de niveau scientifique discutable) durant l’activité golfique ? NON, il n’a jamais été démontré qu’une hydratation insuffisante était une des causes de la tendinopathie. Bien sûr, cela ne veut pas dire qu’il ne faut pas s’hydrater lorsque l’on joue au golf !! C’est même indispensable.
De la même façon, il n’existe aucune preuve scientifique de l’influence de l’alimentation dans la prévention ou le traitement des tendinopathies (que ce soit les Oméga-3, 6… ou les aliments « alcalins »…). Par contre il est certain qu’une alimentation équilibrée est indispensable chez le sportif.
Les échecs du traitement médical bien conduit et suffisamment prolongé peuvent amener, dans d’assez rares cas à une indication chirurgicale.
De nombreuses techniques chirurgicales ont été décrites mais aucune n’a prouvé une efficacité supérieure aux autres.
Le traitement de référence se fait sous anesthésie du bras (loco-régionale) en ambulatoire. Il associe une « exérèse » ou nettoyage des tendons inflammés, et une réinsertion de ces mêmes tendons sur l’épicondyle médial de l’humérus, là où ils sont normalement insérés. La réinsertion est le plus souvent
réalisée à l’aide d’ancres chirurgicales armées de fils de suture permettant de suturer les tendons à l’os. Le nerf ulnaire (ou cubital) est directement à proximité de l’épicondyle médial et doit être minutieusement protégé lors de la chirurgie.
Le golf ne sera pas repris avant 4 à 6 mois.
Prévention
Elle est basée sur l’analyse des causes de l’épicondylite médiale. En premier lieu, un échauffement de qualité est indispensable, aussi bien avant une séance de practice qu’avant un parcours. Il convient de s’échauffer d’abord sans les clubs (5 à 10 minutes) puis avec les clubs. Il faut préférer un bon échauffement au détriment du nombre de balles frappées au practice !!! Pour un bon processus d’échauffement, demandez conseil à votre kinésithérapeute.
Ensuite, intervient le matériel : clubs adaptés +++. Il faut absolument effectuer un fitting avant tout achat de club ! des grips trop petits ou trop gros, des manches trop « raides »,
des clubs mal équilibrés sont autant de facteurs favorisant l’apparition de cette pathologie.
Attention également aux longues séances de practice sur des tapis reposant sur un sol dur !
Enfin, les défauts techniques dans votre swing peuvent
également favoriser ce problème. Voyez avec votre pro pour adopter un « bon » grip, c’est-à-dire un grip un peu fort, dans cet objectif de prévention.
En outre, la fréquence des frappes au practice constitue un facteur qui favorise cette tendinopathie. Il faut veiller à ne pas frapper plus de 3 ou 4 balles maximum par minute.
Pour les joueurs qui sont des adeptes de la préparation physique, il faut intégrer l’importance du renforcement musculaire excentrique de tous les muscles de l’avant-bras.
L’épicondylite latérale
Connue sous le terme de « Tennis Elbow », elle touche les tendons extenseurs du poignet et des doigts. Il s’agit d’une tendinopathie, avec les mêmes éléments de définition que l’épicondylite médiale. La cause principale est également l’accumulation de microtraumatismes répétés, les facteurs favorisants associés étant superposables à ceux relevés pour le « Golf Elbow ».
Comment cette épicondylite latérale se traduit-elle ?
De la même façon, le signe principal est l’apparition d’une douleur de la face externe du coude, au décours de la pratique du golf. L’évolution de cette douleur est superposable à ce que nous avons noté pour l’épicondylite médiale, celle-ci devenant permanente au fil du temps, jusqu’à gêner certains gestes de la vie courante (comme se servir à boire).
Encore une fois, les joueurs vont consulter avec retard, souvent à un stade plus ou moins chronique.
À l’examen clinique, le médecin va retrouver une douleur déclenchée par la palpation, la contraction contrariée des muscles considérés (extenseurs du poignet et des doigts) et à l’étirement de ces mêmes muscles.
Ici également, l’échographie est l’examen d’imagerie de
référence afin de quantifier l’atteinte des tendons et le stade évolutif. Dans le cas d’une fissure du tendon mise en évidence lors de l’échographie dynamique, l’IRM peut alors être nécessaire.
Le surmenage « mécanique » des tendons extenseurs du poignet et des doigts découle de la nécessité, afin d’avoir une force de préhension optimum, de placer le poignet en position préalable d’extension dorsale (ce que l’on nomme « l’effet ténodèse »). Si vous essayez de serrer un objet avec un poignet placé en flexion palmaire (incliné vers la main), vous vous apercevrez que la force potentielle de serrage est faible, d’où la nécessité de placer votre poignet en flexion dorsale (incliné vers le « dos » de votre avant-bras).
Quel est le traitement ?
Il est strictement superposable à celui proposé pour l’épicondylite médiale (voir ci-dessus). Il comprend un traitement médicamenteux, le repos sportif et une rééducation adaptée. La seule différence concerne les muscles à solliciter pour le renforcement excentrique (freinateur) dans le cadre du protocole de Stanish. De la même façon, le recours aux infiltrations se fera si la rééducation ne permet pas une régression de la douleur.
Enfin, le traitement chirurgical pourra être indiqué en cas d’échec du traitement « médical » bien conduit et suffisamment prolongé.
De nombreuses techniques chirurgicales sont également décrites, mais aucune ne fait consensus.
- Certains auteurs défendent la désinsertion pure et simple des tendons abîmés afin de soulager la tension appliquée sur les fibres tendineuses restant insérées.
- D’autres sont en faveur d’une exérèse des tissus inflammés, et une réinsertion des tendons sur l’épicondyle latéral comme décrit dans le chapitre précédent.
Des techniques mini-invasives ont vu le jour dans la chirurgie de l’épicondylite latérale. La ténotomie (ou désinsertion des tendons épicondyliens) peut être réalisée sous endoscopie ou sous échographie.
Dans certains cas, des douleurs peuvent être associées à la compression d’une branche du nerf radial passant sous les épicondyliens dans un fibreux inextensible nommé « arcade de Frohse ». Une libération du nerf doit alors être associée à la chirurgie tendineuse.
Dans tous les cas, le golf ne sera pas repris avant 4 à 6 mois.
Prévention
Les facteurs favorisants étant globalement les mêmes que pour l’épicondylite médiale, les principales mesures de prévention seront identiques : échauffement de qualité, clubs adaptés, « bon grip d’un point de vue technique, fréquence des frappes au practice.
Les conflits postérieurs
Il s’agit de conflits mécaniques provoqués par l’extension maximale du coude de façon répétée. Ce conflit est articulaire, avec des douleurs pouvant faire évoquer une tendinopathie de type épicondylite médiale ou latérale, mais les tests de résistance sur ces tendons sont négatifs.
Il est à noter que la vitesse angulaire des coudes lors du downswing est supérieure à 500° par seconde chez les joueurs de haut niveau, ce qui explique ce conflit en extension maximale.
La douleur est retrouvée à la palpation de la partie postérieure du coude et déclenchée par l’extension maximale passive du coude à l’examen clinique.
Statistiquement, ces conflits postérieurs concernent plus fréquemment le coude droit chez le droitier et sont le plus souvent postéro-internes. Les joueurs présentant cette pathologie sont des joueurs de bon et de haut niveau.
L’examen d’imagerie de référence est l’IRM, qui permet de mettre en évidence un œdème intra-osseux localisé, parfois associé à une petite lésion du cartilage.
Le traitement fait appel aux infiltrations guidées de corticoïdes en première intention.
Le traitement chirurgical n’aura sa place que pour réséquer un corps étranger ostéo-cartilagineux libre dans l’articulation. L’arthroscopie est alors la technique de choix.
L’ostéochondrose et l’ostéochondrite du coude
Ces deux entités représentent les causes les plus fréquentes de douleur du coude chez l’enfant et l’adolescent golfeur. Elles sont toutefois différentes en ce qui concerne leurs causes et leurs évolutions.
- L’ostéochondrose : il s’agit d’une maladie de croissance, décrite à l’origine par Panner en 1929, d’origine peu claire et touchant le condyle huméral. Elle se caractérise par des douleurs au décours de l’activité golfique, réveillées par la palpation de l’articulation radio-ulnaire (radio-cubitale) supérieure, s’accompagnant assez fréquemment de craquements et d’une perte des amplitudes articulaires. L’évolution en est le plus souvent favorable avec un traitement qui s’appuie sur le repos sportif et parfois une immobilisation légère. Les radiographies confirment le diagnostic et permettent de suivre l’évolution qui peut s’étaler sur plus de 12 mois.
- L’ostéochondrite disséquante : elle représente la cause la plus fréquente des douleurs latérales (externes) du coude chez l’enfant et l’adolescent sportif, en particulier golfeur. La localisation la plus fréquente est le condyle huméral, suite à des microtraumatismes répétés en extension et valgus. Il va se produire un remaniement de l’os sous-chondral, pouvant aller jusqu’à une fragmentation de celui-ci. Les douleurs sont externes, avec souvent une limitation de la flexion du coude, voire des phénomènes de blocage en cas de corps étranger intra-articulaire. Les radiographies, complétées par l’IRM, voire l’arthroscanner, permettent de confirmer le diagnostic. Selon le stade évolutif, le traitement sera soit médical (repos sportif et surveillance), soit arthroscopique en cas de fragment ostéochondral détaché (fixation ou ablation de ce fragment).
L’arthroscopie permet, grâce à une caméra introduite dans l’articulation, de régulariser les zones de cartilage abîmées, et de réséquer les fragments libres dans l’articulation responsables de douleurs et de blocages du coude.
Il n’existe pas réellement de mesures de prévention de ces pathologies microtraumatiques, si ce n’est la limitation du nombre de balles frappées au practice.
Éléments généraux de Prévention
Toutes les pathologies du coude du golfeur explicitées ci-dessus peuvent être largement évitées grâce à des précautions simples de prévention. Il est possible de les résumer comme suit :
- Un bon échauffement ;
- Des clubs adaptés (fitting) ;
- Une technique correcte, en particulier un « bon grip » ;
- Une quantité de balles frappées au practice réduite, principalement si ces séances s’effectuent sur tapis ;
- Une fréquence de frappe de balles au practice limitée à 3 balles à la minute.
Pour les joueurs de bon et de haut niveau on peut rajouter à ces éléments une préparation physique adaptée, dont il convient de rappeler que l’objectif premier est d’éviter les blessures.





















































































































































































































































































































































































































0 comments