La périostite tibiale : une pathologie fréquente du coureur à pied et le rôle clé du podologue
Par Doc du Sport le 12 décembre 2025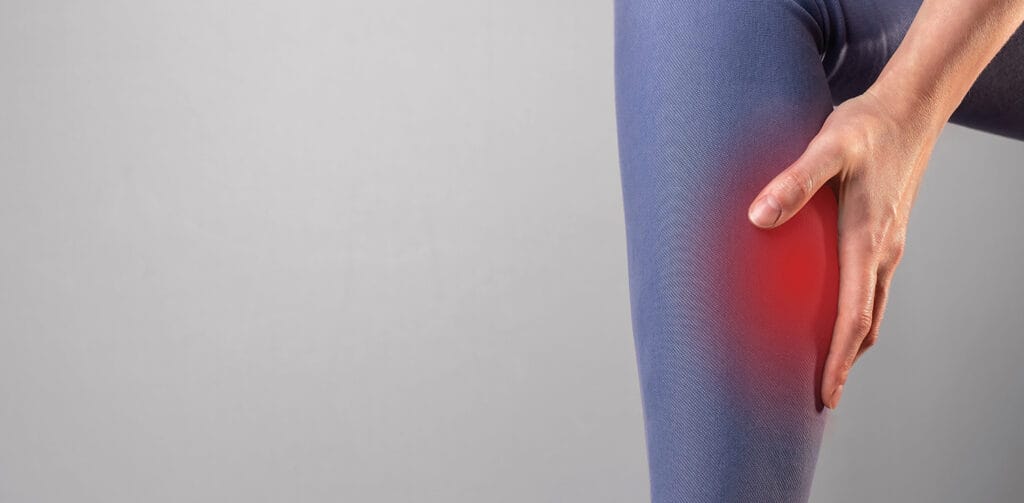
La périostite tibiale désigne une pathologie douloureuse et fréquente, touchant principalement les sportifs, notamment les coureurs à pied. Elle résulte d’une inflammation du périoste, membrane fibreuse qui recouvre l’os. Son apparition est multifactorielle, mais elle est essentiellement liée à des contraintes mécaniques excessives exercées sur la jambe. Le rôle du podologue dans la prévention, le diagnostic différentiel et la prise en charge de cette affection est fondamental.
Par Mikael Bettan, podologue du sport
Définition et mécanismes de la périostite tibiale
La périostite tibiale se manifeste par des douleurs diffuses ou localisées sur la face interne de la jambe, généralement dans le tiers moyen ou inférieur du tibia. La douleur est souvent présente au début de l’activité physique, pouvant s’estomper à l’échauffement, mais s’aggrave progressivement si la pratique sportive continue sans traitement adapté.
On distingue trois grands types de périostite tibiale, chacun étant lié à des mécanismes physiopathologiques spécifiques.
La périostite d’origine musculaire : surcharge du muscle soléaire
Ce type de périostite est causé par une traction excessive du muscle soléaire sur le périoste tibial, principalement chez les coureurs à pied ou les pratiquants de sports sollicitant fortement la flexion plantaire (saut, sprint, etc.). Le muscle soléaire, situé en profondeur du mollet, s’insère partiellement sur la face postéro-médiale du tibia. Lors d’une surcharge ou d’un entraînement mal adapté (augmentation brutale du volume ou de l’intensité), ses sollicitations répétées entraînent des microtraumatismes au niveau du périoste ou chez des coureurs voulant changer de foulée en passant d’une attaque talon à une attaque médio-avant-pied…
Les patients décrivent une douleur sourde, diffuse, augmentée par l’effort, notamment lors des phases de propulsion (poussée du pied).
La périostite liée au tibial postérieur : travail excentrique excessif
Le muscle tibial postérieur, situé en profondeur de la jambe, joue un rôle essentiel dans le contrôle de la pronation du pied. Lors de la course, il travaille en mode excentrique pour ralentir l’affaissement de l’arche interne du pied, ce qui peut entraîner une traction excessive sur ses insertions, notamment au niveau de la membrane interosseuse et du bord médial du tibia.
Lorsque ce travail devient trop important – en raison d’une pronation excessive, d’un affaissement de la voûte plantaire ou d’un mauvais alignement biomécanique – une périostite peut apparaître. Ce type est fréquent chez les sportifs présentant des troubles statiques du pied (pied plat, instabilité, hyperpronation). À noter qu’une légère pronation est normale.
La douleur est souvent plus localisée et peut être aggravée par les mouvements sollicitant la stabilisation du médio-pied (changement de direction, course sur terrain irrégulier).
La « périostite » par chocs répétés : la fracture de fatigue du tibia
Bien qu’elle soit souvent confondue avec la périostite, la fracture de fatigue est une pathologie distincte. Elle est due à des microfissures osseuses résultant de chocs répétés sur l’os, dépassant les capacités de régénération osseuse. Elle concerne principalement les corticales tibiales, souvent la partie postéro-médiale du tibia, en particulier chez les sportifs ayant un volume d’entraînement élevé ou mal géré.
La douleur est plus vive, localisée, et peut devenir constante, même au repos. La percussion du tibia est douloureuse et le diagnostic est confirmé par imagerie (IRM ou scintigraphie), la radiographie étant souvent normale en phase initiale (si réalisée avant trois semaines).
Cette forme nécessite un arrêt complet de l’activité course à pied pour éviter l’aggravation vers une fracture complète mais vous pouvez nager ou faire du vélo ou du renforcement musculaire (sans sauts).
Le rôle du podologue : un acteur central dans la prise en charge
Le podologue intervient à plusieurs niveaux dans la gestion de la périostite tibiale : prévention, diagnostic différentiel, traitement et suivi.
Bilan podologique et analyse de la marche/course
Le premier rôle du podologue est de réaliser un examen clinique approfondi : évaluation statique et dynamique, analyse de la posture, de l’appui plantaire, de la foulée, et des compensations. L’utilisation de plateformes de pression et de tapis de course permet d’observer les défauts biomécaniques à l’origine des contraintes excessives sur le tibia.
Conception de semelles orthopédiques sur mesure
Les orthèses plantaires jouent un rôle crucial dans le soulagement mécanique :
- Correction des troubles statiques (pronation excessive, inégalité de longueur…) ;
- Amélioration de la répartition des charges ;
- Limitation des tractions excessives sur les insertions musculaires ;
- Absorption des chocs (ajout d’amortissant, renforts…).
Elles permettent ainsi de réduire la sollicitation du soléaire ou du tibial postérieur et de limiter les vibrations transmises à l’os.
Conseils chaussage et terrain
Le podologue oriente également le sportif vers un choix de chaussures adapté à sa morphologie, à sa pratique et à son terrain. Il peut recommander des modèles avec meilleur amorti, plus de stabilité, ou adaptés à un type de foulée spécifique.
Éducation et prévention
Enfin, le podologue joue un rôle d’éducation : conseils sur la reprise progressive de l’activité, étirements, renforcement musculaire spécifique, amélioration de la technique de course, choix des surfaces d’entraînement.
Conclusion
La périostite tibiale est une pathologie fréquente mais souvent négligée, pouvant évoluer vers des complications sérieuses si elle n’est pas prise en charge correctement. Elle peut avoir des origines diverses : surcharge musculaire (soléaire), travail excentrique excessif (tibial postérieur) ou microtraumatismes osseux répétés (fracture de fatigue).
Dans tous les cas, une évaluation biomécanique approfondie et une prise en charge pluridisciplinaire sont essentielles. Le podologue, par son expertise dans l’analyse du geste sportif et la conception d’orthèses plantaires, joue un rôle central dans la prévention et le traitement de cette pathologie, permettant au sportif de retrouver une activité sans douleur et durable.
Vous aimerez aussi...
Magazine en ligne
Instagram
![Votre enfant se plaint du talon après le sport ?
Ou du genou en pleine croissance ?
Ce n’est pas “juste une douleur”… et ça peut freiner sa progression 😬
👉 Les maladies de croissance (Sever, Osgood-Schlatter) touchent de nombreux jeunes sportifs.
Mais bonne nouvelle : des solutions existent pour continuer à courir, jouer, progresser 💪
👟 Le rôle du podologue du sport est souvent sous-estimé… et pourtant clé !
➡️ Découvrez comment accompagner votre enfant sans stopper sa pratique sur www.docdusport.com (lien dans la bio).]()
 Votre enfant se plaint du talon après le sport ? Ou du genou en pleine croissance ? Ce n’est pas “juste une douleur”… et ça peut freiner sa progression 😬 👉 Les maladies de croissance (Sever, Osgood-Schlatter) touchent de nombreux jeunes sportifs. Mais bonne nouvelle : des solutions existent pour continuer à courir, jouer, progresser 💪 👟 Le rôle du podologue du sport est souvent sous-estimé… et pourtant clé ! ➡️ Découvrez comment accompagner votre enfant sans stopper sa pratique sur www.docdusport.com (lien dans la bio).13 heures ago
Votre enfant se plaint du talon après le sport ? Ou du genou en pleine croissance ? Ce n’est pas “juste une douleur”… et ça peut freiner sa progression 😬 👉 Les maladies de croissance (Sever, Osgood-Schlatter) touchent de nombreux jeunes sportifs. Mais bonne nouvelle : des solutions existent pour continuer à courir, jouer, progresser 💪 👟 Le rôle du podologue du sport est souvent sous-estimé… et pourtant clé ! ➡️ Découvrez comment accompagner votre enfant sans stopper sa pratique sur www.docdusport.com (lien dans la bio).13 heures ago![💻 Sportif… mais sédentaire ? Le paradoxe qui vous concerne peut-être.
Vous courez, vous vous entraînez…
mais vous passez aussi 6 à 8 heures assis chaque jour.
Le problème ?
👉 Dès la première heure, le métabolisme ralentit
👉 Après plusieurs heures : glycémie, cholestérol et circulation se dégradent
👉 Et le sport ne compense pas forcément ces effets
La solution n’est pas radicale, mais simple :
✔️ Se lever toutes les 30 minutes
✔️ Marcher régulièrement
✔️ Bouger en travaillant (tapis, vélo bureau…)
✔️ Privilégier les trajets actifs (marche, vélo)
👉 Lire l’article complet sur www.docdusport.com (lien dans la bio).
💬 Vous travaillez assis toute la journée ?
Avez-vous trouvé des solutions pour bouger davantage ?]()
 💻 Sportif… mais sédentaire ? Le paradoxe qui vous concerne peut-être. Vous courez, vous vous entraînez… mais vous passez aussi 6 à 8 heures assis chaque jour. Le problème ? 👉 Dès la première heure, le métabolisme ralentit 👉 Après plusieurs heures : glycémie, cholestérol et circulation se dégradent 👉 Et le sport ne compense pas forcément ces effets La solution n’est pas radicale, mais simple : ✔️ Se lever toutes les 30 minutes ✔️ Marcher régulièrement ✔️ Bouger en travaillant (tapis, vélo bureau…) ✔️ Privilégier les trajets actifs (marche, vélo) 👉 Lire l’article complet sur www.docdusport.com (lien dans la bio). 💬 Vous travaillez assis toute la journée ? Avez-vous trouvé des solutions pour bouger davantage ?6 jours ago
💻 Sportif… mais sédentaire ? Le paradoxe qui vous concerne peut-être. Vous courez, vous vous entraînez… mais vous passez aussi 6 à 8 heures assis chaque jour. Le problème ? 👉 Dès la première heure, le métabolisme ralentit 👉 Après plusieurs heures : glycémie, cholestérol et circulation se dégradent 👉 Et le sport ne compense pas forcément ces effets La solution n’est pas radicale, mais simple : ✔️ Se lever toutes les 30 minutes ✔️ Marcher régulièrement ✔️ Bouger en travaillant (tapis, vélo bureau…) ✔️ Privilégier les trajets actifs (marche, vélo) 👉 Lire l’article complet sur www.docdusport.com (lien dans la bio). 💬 Vous travaillez assis toute la journée ? Avez-vous trouvé des solutions pour bouger davantage ?6 jours ago![👶 Comment aider les enfants à bouger… sans les forcer ?
Face aux écrans, beaucoup de parents se retrouvent dans un rapport de force :
👉 « Éteins la tablette »
👉 « Va jouer dehors »
👉 « Bouge un peu »
Et si la solution était ailleurs ?
Les sciences comportementales parlent de nudge :
un petit coup de pouce qui modifie l’environnement pour rendre le bon choix plus facile.
Par exemple :
⚽ laisser un ballon visible dans la maison
🚴 organiser une aventure familiale à vélo
🎯 créer un défi de pas entre frères et sœurs
Le principe : donner envie de bouger plutôt que l’imposer.
👉 Découvrez comment utiliser ces nudges à la maison pour lutter contre la sédentarité des enfants.
Lire l’article sur www.docdusport.com (lien dans la bio).
💬 Question aux parents :
Qu’est-ce qui motive vraiment vos enfants à bouger ?]()
 👶 Comment aider les enfants à bouger… sans les forcer ? Face aux écrans, beaucoup de parents se retrouvent dans un rapport de force : 👉 « Éteins la tablette » 👉 « Va jouer dehors » 👉 « Bouge un peu » Et si la solution était ailleurs ? Les sciences comportementales parlent de nudge : un petit coup de pouce qui modifie l’environnement pour rendre le bon choix plus facile. Par exemple : ⚽ laisser un ballon visible dans la maison 🚴 organiser une aventure familiale à vélo 🎯 créer un défi de pas entre frères et sœurs Le principe : donner envie de bouger plutôt que l’imposer. 👉 Découvrez comment utiliser ces nudges à la maison pour lutter contre la sédentarité des enfants. Lire l’article sur www.docdusport.com (lien dans la bio). 💬 Question aux parents : Qu’est-ce qui motive vraiment vos enfants à bouger ?1 semaine ago
👶 Comment aider les enfants à bouger… sans les forcer ? Face aux écrans, beaucoup de parents se retrouvent dans un rapport de force : 👉 « Éteins la tablette » 👉 « Va jouer dehors » 👉 « Bouge un peu » Et si la solution était ailleurs ? Les sciences comportementales parlent de nudge : un petit coup de pouce qui modifie l’environnement pour rendre le bon choix plus facile. Par exemple : ⚽ laisser un ballon visible dans la maison 🚴 organiser une aventure familiale à vélo 🎯 créer un défi de pas entre frères et sœurs Le principe : donner envie de bouger plutôt que l’imposer. 👉 Découvrez comment utiliser ces nudges à la maison pour lutter contre la sédentarité des enfants. Lire l’article sur www.docdusport.com (lien dans la bio). 💬 Question aux parents : Qu’est-ce qui motive vraiment vos enfants à bouger ?1 semaine ago![🏃♀️ Menstruations et course à pied : comment adapter son entraînement ?
C’est une question que beaucoup de coureuses se posent :
comment continuer à s’entraîner efficacement pendant ses règles ?
Selon l’équipe médicale de la Fédération Française d’Athlétisme, les effets peuvent varier :
• fatigue accrue liée aux pertes sanguines
• récupération musculaire plus lente
• risque de blessure légèrement augmenté
Mais dans la majorité des cas, il est possible de s’adapter :
✔️ réduire l’intensité pendant quelques jours
✔️ surveiller les apports en fer
✔️ ajuster l’entraînement en fonction des sensations
Un sujet encore trop souvent tabou dans le sport… alors qu’il concerne des milliers de coureuses.
👉 Lire l’article complet sur www.docdusport.com (lien dans la bio).
💬 Coureuses : adaptez-vous vos séances pendant vos règles ?]()
 🏃♀️ Menstruations et course à pied : comment adapter son entraînement ? C’est une question que beaucoup de coureuses se posent : comment continuer à s’entraîner efficacement pendant ses règles ? Selon l’équipe médicale de la Fédération Française d’Athlétisme, les effets peuvent varier : • fatigue accrue liée aux pertes sanguines • récupération musculaire plus lente • risque de blessure légèrement augmenté Mais dans la majorité des cas, il est possible de s’adapter : ✔️ réduire l’intensité pendant quelques jours ✔️ surveiller les apports en fer ✔️ ajuster l’entraînement en fonction des sensations Un sujet encore trop souvent tabou dans le sport… alors qu’il concerne des milliers de coureuses. 👉 Lire l’article complet sur www.docdusport.com (lien dans la bio). 💬 Coureuses : adaptez-vous vos séances pendant vos règles ?2 semaines ago
🏃♀️ Menstruations et course à pied : comment adapter son entraînement ? C’est une question que beaucoup de coureuses se posent : comment continuer à s’entraîner efficacement pendant ses règles ? Selon l’équipe médicale de la Fédération Française d’Athlétisme, les effets peuvent varier : • fatigue accrue liée aux pertes sanguines • récupération musculaire plus lente • risque de blessure légèrement augmenté Mais dans la majorité des cas, il est possible de s’adapter : ✔️ réduire l’intensité pendant quelques jours ✔️ surveiller les apports en fer ✔️ ajuster l’entraînement en fonction des sensations Un sujet encore trop souvent tabou dans le sport… alors qu’il concerne des milliers de coureuses. 👉 Lire l’article complet sur www.docdusport.com (lien dans la bio). 💬 Coureuses : adaptez-vous vos séances pendant vos règles ?2 semaines ago![🏃♂️ Pourquoi est-il parfois impossible de dormir après une compétition ?
Beaucoup de coureurs le vivent :
vous terminez une course ou une séance intense… vous êtes épuisé… mais le sommeil ne vient pas.
Ce phénomène est bien réel.
Lors d’un effort intense, votre organisme sécrète de la noradrénaline, une hormone qui stimule le système cardiovasculaire et maintient le corps en alerte.
Résultat : votre organisme a besoin de temps pour redescendre en température et retrouver son équilibre.
Dans cet article, vous découvrirez :
✔️ pourquoi votre corps reste en état d’activation après l’effort
✔️ pourquoi les compétitions en soirée perturbent davantage le sommeil
✔️ les stratégies utilisées par les athlètes pour récupérer plus vite
👉 À lire dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ).
💬 Question aux coureurs :
Après une course importante, arrivez-vous à dormir facilement ?]()
 🏃♂️ Pourquoi est-il parfois impossible de dormir après une compétition ? Beaucoup de coureurs le vivent : vous terminez une course ou une séance intense… vous êtes épuisé… mais le sommeil ne vient pas. Ce phénomène est bien réel. Lors d’un effort intense, votre organisme sécrète de la noradrénaline, une hormone qui stimule le système cardiovasculaire et maintient le corps en alerte. Résultat : votre organisme a besoin de temps pour redescendre en température et retrouver son équilibre. Dans cet article, vous découvrirez : ✔️ pourquoi votre corps reste en état d’activation après l’effort ✔️ pourquoi les compétitions en soirée perturbent davantage le sommeil ✔️ les stratégies utilisées par les athlètes pour récupérer plus vite 👉 À lire dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ). 💬 Question aux coureurs : Après une course importante, arrivez-vous à dormir facilement ?2 semaines ago
🏃♂️ Pourquoi est-il parfois impossible de dormir après une compétition ? Beaucoup de coureurs le vivent : vous terminez une course ou une séance intense… vous êtes épuisé… mais le sommeil ne vient pas. Ce phénomène est bien réel. Lors d’un effort intense, votre organisme sécrète de la noradrénaline, une hormone qui stimule le système cardiovasculaire et maintient le corps en alerte. Résultat : votre organisme a besoin de temps pour redescendre en température et retrouver son équilibre. Dans cet article, vous découvrirez : ✔️ pourquoi votre corps reste en état d’activation après l’effort ✔️ pourquoi les compétitions en soirée perturbent davantage le sommeil ✔️ les stratégies utilisées par les athlètes pour récupérer plus vite 👉 À lire dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ). 💬 Question aux coureurs : Après une course importante, arrivez-vous à dormir facilement ?2 semaines ago![🏃♂️ Et si la force mentale en endurance ne consistait pas à tout contrôler ?
Tous les coureurs ont vécu ce moment :
👉 vous vous êtes entraîné sérieusement
👉 vous savez quoi faire
👉 vous êtes prêt physiquement
Et pourtant, le jour de la course…
❌ une pensée tourne en boucle
❌ une émotion déborde
❌ la pression prend le dessus
Pourquoi ?
Parce que le mental en endurance ne repose pas seulement sur le contrôle, mais surtout sur la capacité à se réguler.
Accepter l’émotion.
Revenir au rythme.
Se recentrer sur l’action.
Comme en mer :
🌊 on ne contrôle pas les vagues…
⛵ on règle les voiles.
Dans cet article passionnant, le coach @Cyril__Blanchard explique :
✔ pourquoi vouloir tout contrôler peut vous piéger
✔ comment transformer vos émotions en énergie
✔ ce qui distingue confiance, lucidité et alignement
📖 À lire dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ).
💬 Coureurs et traileurs :
Quelle est votre plus grande bataille mentale en course ?]()
 🏃♂️ Et si la force mentale en endurance ne consistait pas à tout contrôler ? Tous les coureurs ont vécu ce moment : 👉 vous vous êtes entraîné sérieusement 👉 vous savez quoi faire 👉 vous êtes prêt physiquement Et pourtant, le jour de la course… ❌ une pensée tourne en boucle ❌ une émotion déborde ❌ la pression prend le dessus Pourquoi ? Parce que le mental en endurance ne repose pas seulement sur le contrôle, mais surtout sur la capacité à se réguler. Accepter l’émotion. Revenir au rythme. Se recentrer sur l’action. Comme en mer : 🌊 on ne contrôle pas les vagues… ⛵ on règle les voiles. Dans cet article passionnant, le coach @Cyril__Blanchard explique : ✔ pourquoi vouloir tout contrôler peut vous piéger ✔ comment transformer vos émotions en énergie ✔ ce qui distingue confiance, lucidité et alignement 📖 À lire dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ). 💬 Coureurs et traileurs : Quelle est votre plus grande bataille mentale en course ?3 semaines ago
🏃♂️ Et si la force mentale en endurance ne consistait pas à tout contrôler ? Tous les coureurs ont vécu ce moment : 👉 vous vous êtes entraîné sérieusement 👉 vous savez quoi faire 👉 vous êtes prêt physiquement Et pourtant, le jour de la course… ❌ une pensée tourne en boucle ❌ une émotion déborde ❌ la pression prend le dessus Pourquoi ? Parce que le mental en endurance ne repose pas seulement sur le contrôle, mais surtout sur la capacité à se réguler. Accepter l’émotion. Revenir au rythme. Se recentrer sur l’action. Comme en mer : 🌊 on ne contrôle pas les vagues… ⛵ on règle les voiles. Dans cet article passionnant, le coach @Cyril__Blanchard explique : ✔ pourquoi vouloir tout contrôler peut vous piéger ✔ comment transformer vos émotions en énergie ✔ ce qui distingue confiance, lucidité et alignement 📖 À lire dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ). 💬 Coureurs et traileurs : Quelle est votre plus grande bataille mentale en course ?3 semaines ago![🏃♂️ Le mur du marathon : vous l’avez déjà rencontré ?
Tout va bien…
Vous êtes dans votre rythme…
Les jambes tournent…
Et puis au 30e km, brutalement :
⚠️ plus d’énergie
⚠️ jambes coupées
⚠️ allure qui s’effondre
Bienvenue face au fameux mur du marathon.
La cause principale ?
👉 l’épuisement des réserves de glycogène (le carburant des muscles).
Mais chaleur, déshydratation, inflammation musculaire et fatigue cérébrale peuvent aussi accélérer la panne.
La bonne nouvelle : ce mur peut se préparer et parfois s’éviter.
✔ entraînement spécifique
✔ gestion de l’énergie
✔ stratégie nutritionnelle
✔ entraînement du système digestif
📖 Découvrez comment éviter le mur du marathon dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ).
💬 Question aux marathoniens :
À quel kilomètre avez-vous rencontré votre premier mur ?]()
 🏃♂️ Le mur du marathon : vous l’avez déjà rencontré ? Tout va bien… Vous êtes dans votre rythme… Les jambes tournent… Et puis au 30e km, brutalement : ⚠️ plus d’énergie ⚠️ jambes coupées ⚠️ allure qui s’effondre Bienvenue face au fameux mur du marathon. La cause principale ? 👉 l’épuisement des réserves de glycogène (le carburant des muscles). Mais chaleur, déshydratation, inflammation musculaire et fatigue cérébrale peuvent aussi accélérer la panne. La bonne nouvelle : ce mur peut se préparer et parfois s’éviter. ✔ entraînement spécifique ✔ gestion de l’énergie ✔ stratégie nutritionnelle ✔ entraînement du système digestif 📖 Découvrez comment éviter le mur du marathon dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ). 💬 Question aux marathoniens : À quel kilomètre avez-vous rencontré votre premier mur ?3 semaines ago
🏃♂️ Le mur du marathon : vous l’avez déjà rencontré ? Tout va bien… Vous êtes dans votre rythme… Les jambes tournent… Et puis au 30e km, brutalement : ⚠️ plus d’énergie ⚠️ jambes coupées ⚠️ allure qui s’effondre Bienvenue face au fameux mur du marathon. La cause principale ? 👉 l’épuisement des réserves de glycogène (le carburant des muscles). Mais chaleur, déshydratation, inflammation musculaire et fatigue cérébrale peuvent aussi accélérer la panne. La bonne nouvelle : ce mur peut se préparer et parfois s’éviter. ✔ entraînement spécifique ✔ gestion de l’énergie ✔ stratégie nutritionnelle ✔ entraînement du système digestif 📖 Découvrez comment éviter le mur du marathon dans notre nouvel article sur notre site www.docdusport.com (🔗 lien dans la bio rubrique "Lire tous nos articles" ). 💬 Question aux marathoniens : À quel kilomètre avez-vous rencontré votre premier mur ?3 semaines ago![🏃♀️ Pourquoi les adolescentes décrochent-elles du sport ?
Près d’une fille sur deux (45,2 %) abandonne une activité sportive qu’elle aimait.
Pas par manque d’envie.
Mais souvent à cause de :
👉 la pression sociale
👉 le regard sur le corps
👉 le tabou des règles
👉 un sport trop centré sur la compétition
👉 le manque d’encadrement adapté
Résultat : un décrochage qui impacte la santé, la confiance en soi et l’égalité femmes-hommes.
Pourtant, des solutions existent.
L’ @unss_national développe des initiatives pour redonner aux adolescentes le goût du sport : pratiques plus inclusives, événements dédiés, encadrement mieux formé…
📖 Découvrez les enjeux et les solutions dans notre article sur www.docdusport.com (lien dans la bio).
💬 Selon vous, qu’est-ce qui éloigne le plus les jeunes filles du sport aujourd’hui ?]()
 🏃♀️ Pourquoi les adolescentes décrochent-elles du sport ? Près d’une fille sur deux (45,2 %) abandonne une activité sportive qu’elle aimait. Pas par manque d’envie. Mais souvent à cause de : 👉 la pression sociale 👉 le regard sur le corps 👉 le tabou des règles 👉 un sport trop centré sur la compétition 👉 le manque d’encadrement adapté Résultat : un décrochage qui impacte la santé, la confiance en soi et l’égalité femmes-hommes. Pourtant, des solutions existent. L’ @unss_national développe des initiatives pour redonner aux adolescentes le goût du sport : pratiques plus inclusives, événements dédiés, encadrement mieux formé… 📖 Découvrez les enjeux et les solutions dans notre article sur www.docdusport.com (lien dans la bio). 💬 Selon vous, qu’est-ce qui éloigne le plus les jeunes filles du sport aujourd’hui ?4 semaines ago
🏃♀️ Pourquoi les adolescentes décrochent-elles du sport ? Près d’une fille sur deux (45,2 %) abandonne une activité sportive qu’elle aimait. Pas par manque d’envie. Mais souvent à cause de : 👉 la pression sociale 👉 le regard sur le corps 👉 le tabou des règles 👉 un sport trop centré sur la compétition 👉 le manque d’encadrement adapté Résultat : un décrochage qui impacte la santé, la confiance en soi et l’égalité femmes-hommes. Pourtant, des solutions existent. L’ @unss_national développe des initiatives pour redonner aux adolescentes le goût du sport : pratiques plus inclusives, événements dédiés, encadrement mieux formé… 📖 Découvrez les enjeux et les solutions dans notre article sur www.docdusport.com (lien dans la bio). 💬 Selon vous, qu’est-ce qui éloigne le plus les jeunes filles du sport aujourd’hui ?4 semaines ago![🏃♂️ Bouger aide-t-il vraiment les enfants à mieux réussir à l’école ?
On entend souvent :
👉 « Le sport, c’est bien… mais ça prend du temps sur les devoirs. »
La science dit exactement l’inverse.
📊 Plusieurs études montrent que l’activité physique améliore :
✔ la concentration
✔ la mémoire
✔ l’attention
✔ les résultats scolaires, notamment en mathématiques
Et parfois, 20 minutes d’activité suffisent déjà à améliorer les performances cognitives.
Encore plus intéressant :
le sport pourrait aussi réduire certaines inégalités scolaires.
Alors… mythe ou réalité scientifique ?
📖 Découvrez ce que disent vraiment les études sur www.docdusport.com (lien dans la bio).
💬 Et vous, qu’en pensez-vous ?
Le sport aide-t-il les enfants à mieux apprendre ?]()
 🏃♂️ Bouger aide-t-il vraiment les enfants à mieux réussir à l’école ? On entend souvent : 👉 « Le sport, c’est bien… mais ça prend du temps sur les devoirs. » La science dit exactement l’inverse. 📊 Plusieurs études montrent que l’activité physique améliore : ✔ la concentration ✔ la mémoire ✔ l’attention ✔ les résultats scolaires, notamment en mathématiques Et parfois, 20 minutes d’activité suffisent déjà à améliorer les performances cognitives. Encore plus intéressant : le sport pourrait aussi réduire certaines inégalités scolaires. Alors… mythe ou réalité scientifique ? 📖 Découvrez ce que disent vraiment les études sur www.docdusport.com (lien dans la bio). 💬 Et vous, qu’en pensez-vous ? Le sport aide-t-il les enfants à mieux apprendre ?4 semaines ago
🏃♂️ Bouger aide-t-il vraiment les enfants à mieux réussir à l’école ? On entend souvent : 👉 « Le sport, c’est bien… mais ça prend du temps sur les devoirs. » La science dit exactement l’inverse. 📊 Plusieurs études montrent que l’activité physique améliore : ✔ la concentration ✔ la mémoire ✔ l’attention ✔ les résultats scolaires, notamment en mathématiques Et parfois, 20 minutes d’activité suffisent déjà à améliorer les performances cognitives. Encore plus intéressant : le sport pourrait aussi réduire certaines inégalités scolaires. Alors… mythe ou réalité scientifique ? 📖 Découvrez ce que disent vraiment les études sur www.docdusport.com (lien dans la bio). 💬 Et vous, qu’en pensez-vous ? Le sport aide-t-il les enfants à mieux apprendre ?4 semaines agoFacebook
-
Articles récents
- Le rôle du podologue du sport face aux maladies de croissance chez l’enfant et l’adolescent
- Bouger en travaillant : quel intérêt pour la santé ?
- Et si le secret pour lutter contre la sédentarité des enfants, c’était le nudge ?
- Comment concilier menstruations et entraînement ?
- Pourquoi est-il difficile de trouver le sommeil après une compétition ?
- Le mental en endurance : ce que l’on croit maîtriser… et ce qui nous échappe
- Évitez le mur du marathon !
- Décrochage sportif : l’UNSS, force de proposition pour fidéliser les adolescentes
- Activité physique et réussite scolaire : mythe ou réalité scientifique ?
- Adolescentes et sport, le grand décrochage
- Pourquoi de plus en plus de coureurs veulent-ils développer leurs habiletés mentales ?
- Nelson Monfort : l’énergie intacte d’un passionné
- Les spécificités du football féminin
- Aller au taf à vélo, une mode ou une vraie prise de conscience ?
- Les seniors lèvent de la fonte !
-
-
 Doc du Sport | 19 juin 2020
Doc du Sport | 19 juin 2020
-
 Dr Stéphane Cascua | 18 décembre 2018
Dr Stéphane Cascua | 18 décembre 2018
Tendinite et protocole de Stanish: des douleurs pour soigner vos tendons !
-
 Dr Marc Rozenblat | 9 janvier 2019
Dr Marc Rozenblat | 9 janvier 2019
Utilisation du plasma riche en plaquettes (PRP) en Traumatologie du Sport
-
 Dr Stéphane Cascua | 5 novembre 2019
Dr Stéphane Cascua | 5 novembre 2019
Entraînement – la séance au seuil: tout ce que vous devez connaître
-
 Dr Stéphane Cascua | 7 janvier 2019
Dr Stéphane Cascua | 7 janvier 2019
-
 Anne Odru | 14 janvier 2019
Anne Odru | 14 janvier 2019
-
 Dr Stéphane Cascua | 23 janvier 2019
Dr Stéphane Cascua | 23 janvier 2019
Du gras pour maigrir et pour courir: le processus épigénétique
-
 Dr Stéphane Cascua | 11 octobre 2019
Dr Stéphane Cascua | 11 octobre 2019
-
 Dr Stéphane Cascua | 14 novembre 2019
Dr Stéphane Cascua | 14 novembre 2019
La brasse: une nage excellente pour votre condition physique
-
 Doc du Sport | 6 décembre 2019
Doc du Sport | 6 décembre 2019
-
 Charles-Antoine Winter | 22 février 2019
Charles-Antoine Winter | 22 février 2019
Comment prévenir et soigner une tendinite par la diététique?
-
 Dr Stéphane Cascua | 26 avril 2019
Dr Stéphane Cascua | 26 avril 2019
-
 Anne Odru | 15 mai 2019
Anne Odru | 15 mai 2019
-
 Doc du Sport | 26 novembre 2019
Doc du Sport | 26 novembre 2019
Marche nordique: comment débuter et progresser efficacement ?
-
 Doc du Sport | 27 mai 2020
Doc du Sport | 27 mai 2020
-
 Doc du Sport | 22 juillet 2020
Doc du Sport | 22 juillet 2020
GOLF: l’intérêt de la paire d’orthèses plantaires sur-mesure, hors troubles statiques classiques
-
 Doc du Sport | 4 août 2020
Doc du Sport | 4 août 2020
-
 Doc du Sport | 3 avril 2019
Doc du Sport | 3 avril 2019
-
 Doc du Sport | 26 juillet 2019
Doc du Sport | 26 juillet 2019
-
 Dr Stéphane Cascua | 15 août 2019
Dr Stéphane Cascua | 15 août 2019
-
 Doc du Sport | 18 septembre 2019
Doc du Sport | 18 septembre 2019
-
 Doc du Sport | 27 septembre 2019
Doc du Sport | 27 septembre 2019
Préparation Trail: bien gérer sa Préparation Physique Générale (PPG)
-
 Doc du Sport | 17 décembre 2019
Doc du Sport | 17 décembre 2019
-
 Dr Stéphane Cascua | 10 janvier 2020
Dr Stéphane Cascua | 10 janvier 2020
-
 Dr Stéphane Cascua | 21 février 2020
Dr Stéphane Cascua | 21 février 2020
-
 Doc du Sport | 13 mars 2020
Doc du Sport | 13 mars 2020
Boisson d’effort et boisson de récupération: faut-il bannir les boissons d’effort?
-
 Dr Stéphane Cascua | 24 mars 2020
Dr Stéphane Cascua | 24 mars 2020
-
 Dr Stéphane Cascua | 7 janvier 2019
Dr Stéphane Cascua | 7 janvier 2019
Minimaliste à minima: une méthode idéale pour les triathlètes
-
 Dr Stéphane Cascua | 21 janvier 2019
Dr Stéphane Cascua | 21 janvier 2019
-
 Dr Stéphane Cascua | 23 janvier 2019
Dr Stéphane Cascua | 23 janvier 2019
-
 Dr Stéphane Cascua | 12 février 2019
Dr Stéphane Cascua | 12 février 2019
-
 Doc du Sport | 18 mars 2019
Doc du Sport | 18 mars 2019
-
 Dr Stéphane Cascua | 18 avril 2019
Dr Stéphane Cascua | 18 avril 2019
-
 Doc du Sport | 13 juin 2019
Doc du Sport | 13 juin 2019
-
 Doc du Sport | 6 août 2019
Doc du Sport | 6 août 2019
Maladie de Lyme et tiques: tout ce qu’il faut savoir pour une bonne prévention
-
 Doc du Sport | 22 août 2019
Doc du Sport | 22 août 2019
-
 Doc du Sport | 25 septembre 2019
Doc du Sport | 25 septembre 2019
-
 Doc du Sport | 20 octobre 2019
Doc du Sport | 20 octobre 2019
-
 Doc du Sport | 25 octobre 2019
Doc du Sport | 25 octobre 2019
Randonnée: la marche nordique pour une meilleure préparation
-
 Doc du Sport | 7 novembre 2019
Doc du Sport | 7 novembre 2019
-
 Dr Stéphane Cascua | 3 décembre 2019
Dr Stéphane Cascua | 3 décembre 2019
Douleurs d’épaule du nageur: explication, prévention et préparation
-
 Dr Stéphane Cascua | 20 décembre 2019
Dr Stéphane Cascua | 20 décembre 2019
-
 Anne Odru | 20 décembre 2019
Anne Odru | 20 décembre 2019
Christophe Ruelle: « La volonté est la clé de la réussite! »
-
 Doc du Sport | 23 décembre 2019
Doc du Sport | 23 décembre 2019
-
 Doc du Sport | 7 janvier 2020
Doc du Sport | 7 janvier 2020
-
 Charles-Antoine Winter | 4 février 2020
Charles-Antoine Winter | 4 février 2020
La diététique pour prévenir et lutter contre les aménorrhées?
-
 Doc du Sport | 7 février 2020
Doc du Sport | 7 février 2020
2 séances de qualité pour améliorer ses performances en cyclisme
-
 Dr Stéphane Cascua | 22 avril 2020
Dr Stéphane Cascua | 22 avril 2020
-
 Doc du Sport | 30 juin 2020
Doc du Sport | 30 juin 2020
-
 Doc du Sport | 6 juillet 2020
Doc du Sport | 6 juillet 2020
-
 Dr Stéphane Cascua | 8 juillet 2020
Dr Stéphane Cascua | 8 juillet 2020
-
 Doc du Sport | 17 juillet 2020
Doc du Sport | 17 juillet 2020
-
 Doc du Sport | 27 juillet 2020
Doc du Sport | 27 juillet 2020
-
 Dr Stéphane Cascua | 29 juillet 2020
Dr Stéphane Cascua | 29 juillet 2020
-
 Doc du Sport | 6 août 2020
Doc du Sport | 6 août 2020
-
 Doc du Sport | 25 août 2020
Doc du Sport | 25 août 2020
Roxana Maracineanu: une ministre engagée dans le Sport Santé
-
 Doc du Sport | 31 août 2020
Doc du Sport | 31 août 2020
Bénéfices du vélo dans le cadre des pathologies ostéoarticulaires chroniques
-
 Doc du Sport | 4 septembre 2020
Doc du Sport | 4 septembre 2020
-
 Dr Stéphane Cascua | 20 octobre 2020
Dr Stéphane Cascua | 20 octobre 2020
-
 Doc du Sport | 22 octobre 2020
Doc du Sport | 22 octobre 2020
-
 Doc du Sport | 10 novembre 2020
Doc du Sport | 10 novembre 2020
Maux de dos, tensions, stress: les gym douces à la rescousse
-
 Gregory | 12 novembre 2020
Gregory | 12 novembre 2020
-
 Dr Stéphane Cascua | 15 décembre 2020
Dr Stéphane Cascua | 15 décembre 2020
Plasma Riche en Plaquettes: une colle biologique pour vos blessures
-
 Dr Stéphane Cascua | 26 janvier 2021
Dr Stéphane Cascua | 26 janvier 2021
-
 Baptiste Nobilet | 5 janvier 2019
Baptiste Nobilet | 5 janvier 2019
-
 Doc du Sport | 9 janvier 2019
Doc du Sport | 9 janvier 2019
Nos conseils pour pratiquer le triathlon en cas de pathologie chronique associée
-
 Charles-Antoine Winter | 16 janvier 2019
Charles-Antoine Winter | 16 janvier 2019
-
 Doc du Sport | 28 janvier 2019
Doc du Sport | 28 janvier 2019
-
 Anne Odru | 6 février 2019
Anne Odru | 6 février 2019
- Baptiste Nobilet | 8 février 2019
-
 Anne Odru | 15 février 2019
Anne Odru | 15 février 2019
-
 Doc du Sport | 18 février 2019
Doc du Sport | 18 février 2019
-
 Doc du Sport | 20 février 2019
Doc du Sport | 20 février 2019
-
 Baptiste Nobilet | 27 février 2019
Baptiste Nobilet | 27 février 2019
-
 Dr Bruno Emram | 1 mars 2019
Dr Bruno Emram | 1 mars 2019
-
 Baptiste Nobilet | 15 mars 2019
Baptiste Nobilet | 15 mars 2019
-
 Doc du Sport | 15 mars 2019
Doc du Sport | 15 mars 2019
-
 Doc du Sport | 15 mars 2019
Doc du Sport | 15 mars 2019
-
 Doc du Sport | 20 mars 2019
Doc du Sport | 20 mars 2019
-
 Doc du Sport | 22 mars 2019
Doc du Sport | 22 mars 2019
-
 Dr Stéphane Cascua | 25 mars 2019
Dr Stéphane Cascua | 25 mars 2019
-
 Anne Odru | 27 mars 2019
Anne Odru | 27 mars 2019
-
 Doc du Sport | 29 mars 2019
Doc du Sport | 29 mars 2019
-
 Doc du Sport | 1 avril 2019
Doc du Sport | 1 avril 2019
-
 Doc du Sport | 5 avril 2019
Doc du Sport | 5 avril 2019
-
 Baptiste Nobilet | 12 avril 2019
Baptiste Nobilet | 12 avril 2019
-
 Anne Odru | 25 avril 2019
Anne Odru | 25 avril 2019
-
 Dr Stéphane Cascua | 29 avril 2019
Dr Stéphane Cascua | 29 avril 2019
-
 Dr Stéphane Cascua | 2 mai 2019
Dr Stéphane Cascua | 2 mai 2019
-
 Dr Stéphane Cascua | 7 mai 2019
Dr Stéphane Cascua | 7 mai 2019
-
 Anne Odru | 11 mai 2019
Anne Odru | 11 mai 2019
-
 Dr Marc Rozenblat | 14 mai 2019
Dr Marc Rozenblat | 14 mai 2019
-
 Anne Odru | 16 mai 2019
Anne Odru | 16 mai 2019
-
 Doc du Sport | 21 mai 2019
Doc du Sport | 21 mai 2019
Animateur de Loisirs Sportifs : le Certificat de Qualification Professionnelle
-
 Doc du Sport | 27 mai 2019
Doc du Sport | 27 mai 2019
-
 Charles-Antoine Winter | 11 juin 2019
Charles-Antoine Winter | 11 juin 2019
-
 Doc du Sport | 18 juin 2019
Doc du Sport | 18 juin 2019
-
 Doc du Sport | 26 juin 2019
Doc du Sport | 26 juin 2019
-
 Doc du Sport | 3 juillet 2019
Doc du Sport | 3 juillet 2019
-
 Doc du Sport | 8 juillet 2019
Doc du Sport | 8 juillet 2019
Le Canada man/woman: un triathlon extrême aux couleurs Mégantic
-
 Doc du Sport | 8 juillet 2019
Doc du Sport | 8 juillet 2019
-
 Doc du Sport | 10 juillet 2019
Doc du Sport | 10 juillet 2019
-
 Doc du Sport | 12 juillet 2019
Doc du Sport | 12 juillet 2019
Comment reprendre le golf après une prothèse totale du genou?
-
 Anne Odru | 15 juillet 2019
Anne Odru | 15 juillet 2019
Gwladys Nocera: « Pour gagner, il faut se connaître parfaitement! »
-
 Doc du Sport | 19 juillet 2019
Doc du Sport | 19 juillet 2019
Faire du golf avec un stimulateur cardiaque ou un défibrillateur
-
 Anne Odru | 22 juillet 2019
Anne Odru | 22 juillet 2019
-
 Dr Stéphane Cascua | 31 juillet 2019
Dr Stéphane Cascua | 31 juillet 2019
-
 Doc du Sport | 8 août 2019
Doc du Sport | 8 août 2019
-
 Dr Stéphane Cascua | 13 août 2019
Dr Stéphane Cascua | 13 août 2019
-
 Doc du Sport | 20 août 2019
Doc du Sport | 20 août 2019
-
 Doc du Sport | 27 août 2019
Doc du Sport | 27 août 2019
-
 Anne Odru | 29 août 2019
Anne Odru | 29 août 2019
-
 Juliette Raudrant | 30 août 2019
Juliette Raudrant | 30 août 2019
Xavier Thévenard: « Avant de penser à performer, il faut être en bonne santé ».
-
 Anne Odru | 31 août 2019
Anne Odru | 31 août 2019
-
 Anne Odru | 4 septembre 2019
Anne Odru | 4 septembre 2019
-
 Anne Odru | 4 septembre 2019
Anne Odru | 4 septembre 2019
-
 Juliette Raudrant | 7 septembre 2019
Juliette Raudrant | 7 septembre 2019
-
 Doc du Sport | 13 septembre 2019
Doc du Sport | 13 septembre 2019
-
 Dr Stéphane Cascua | 1 octobre 2019
Dr Stéphane Cascua | 1 octobre 2019
-
 Anne Odru | 7 octobre 2019
Anne Odru | 7 octobre 2019
-
 Doc du Sport | 14 octobre 2019
Doc du Sport | 14 octobre 2019
-
 Doc du Sport | 18 octobre 2019
Doc du Sport | 18 octobre 2019
-
 Doc du Sport | 23 octobre 2019
Doc du Sport | 23 octobre 2019
Les risques infectieux lors de la pratique de la natation en eau libre
-
 Doc du Sport | 28 octobre 2019
Doc du Sport | 28 octobre 2019
-
 Doc du Sport | 29 octobre 2019
Doc du Sport | 29 octobre 2019
-
 Gregory | 12 novembre 2019
Gregory | 12 novembre 2019
-
 Doc du Sport | 18 novembre 2019
Doc du Sport | 18 novembre 2019
-
 Doc du Sport | 18 novembre 2019
Doc du Sport | 18 novembre 2019
-
 Dr Stéphane Cascua | 22 novembre 2019
Dr Stéphane Cascua | 22 novembre 2019
-
 Charles-Antoine Winter | 24 novembre 2019
Charles-Antoine Winter | 24 novembre 2019
-
 Doc du Sport | 28 novembre 2019
Doc du Sport | 28 novembre 2019
Incontinence urinaire de la femme sportive et des athlètes féminines
-
 Baptiste Nobilet | 8 décembre 2019
Baptiste Nobilet | 8 décembre 2019
-
 Anne Odru | 13 décembre 2019
Anne Odru | 13 décembre 2019
-
 Baptiste Nobilet | 21 décembre 2019
Baptiste Nobilet | 21 décembre 2019
-
 Doc du Sport | 30 décembre 2019
Doc du Sport | 30 décembre 2019
-
 Baptiste Nobilet | 11 janvier 2020
Baptiste Nobilet | 11 janvier 2020
-
 Doc du Sport | 14 janvier 2020
Doc du Sport | 14 janvier 2020
-
 Doc du Sport | 17 janvier 2020
Doc du Sport | 17 janvier 2020
La préparation physique aux séjours de ski et des sports d’hiver
-
 Anne Odru | 20 janvier 2020
Anne Odru | 20 janvier 2020
-
 Doc du Sport | 21 janvier 2020
Doc du Sport | 21 janvier 2020
-
 Dr Stéphane Cascua | 24 janvier 2020
Dr Stéphane Cascua | 24 janvier 2020
-
 Doc du Sport | 28 janvier 2020
Doc du Sport | 28 janvier 2020
-
 Charles-Antoine Winter | 31 janvier 2020
Charles-Antoine Winter | 31 janvier 2020
Allergie aux protéines de lait de vache (APLV): comment assurer ses apports protidiques journaliers?
-
 Baptiste Nobilet | 1 février 2020
Baptiste Nobilet | 1 février 2020
-
 Doc du Sport | 4 février 2020
Doc du Sport | 4 février 2020
-
 Baptiste Nobilet | 8 février 2020
Baptiste Nobilet | 8 février 2020
-
 Doc du Sport | 14 février 2020
Doc du Sport | 14 février 2020
-
 Doc du Sport | 19 février 2020
Doc du Sport | 19 février 2020
Les 4 piliers d’un bon entraînement pour préserver son capital santé
-
 Doc du Sport | 21 février 2020
Doc du Sport | 21 février 2020
-
 Dr Stéphane Cascua | 25 février 2020
Dr Stéphane Cascua | 25 février 2020
-
 Doc du Sport | 6 mars 2020
Doc du Sport | 6 mars 2020
-
 Charles-Antoine Winter | 10 mars 2020
Charles-Antoine Winter | 10 mars 2020
-
 Dr Stéphane Cascua | 12 mars 2020
Dr Stéphane Cascua | 12 mars 2020
-
 Dr Stéphane Cascua | 20 mars 2020
Dr Stéphane Cascua | 20 mars 2020
-
 Anne Odru | 8 avril 2020
Anne Odru | 8 avril 2020
-
 Anne Odru | 10 avril 2020
Anne Odru | 10 avril 2020
-
 Dr Stéphane Cascua | 15 avril 2020
Dr Stéphane Cascua | 15 avril 2020
-
 Dr Stéphane Cascua | 13 mai 2020
Dr Stéphane Cascua | 13 mai 2020
-
 Doc du Sport | 3 juillet 2020
Doc du Sport | 3 juillet 2020
-
 Doc du Sport | 10 juillet 2020
Doc du Sport | 10 juillet 2020
-
 Anne Odru | 13 juillet 2020
Anne Odru | 13 juillet 2020
-
 Doc du Sport | 15 juillet 2020
Doc du Sport | 15 juillet 2020
Le coude du golfeur: prévention et traitement des principales pathologies
-
 Anne Odru | 20 juillet 2020
Anne Odru | 20 juillet 2020
Marie Dorin-Habert: « Je n’arrêterai jamais d’aller marcher en montagne ! »
-
 Doc du Sport | 24 juillet 2020
Doc du Sport | 24 juillet 2020
-
 Charles-Antoine Winter | 31 juillet 2020
Charles-Antoine Winter | 31 juillet 2020
-
 Baptiste Nobilet | 1 août 2020
Baptiste Nobilet | 1 août 2020
-
 Anne Odru | 11 août 2020
Anne Odru | 11 août 2020
-
 Dr Stéphane Cascua | 13 août 2020
Dr Stéphane Cascua | 13 août 2020
-
 Baptiste Nobilet | 15 août 2020
Baptiste Nobilet | 15 août 2020
-
 Dr Stéphane Cascua | 18 août 2020
Dr Stéphane Cascua | 18 août 2020
-
 Doc du Sport | 20 août 2020
Doc du Sport | 20 août 2020
Commotion cérébrale: recommandations dans la pratique du cyclisme
-
 Baptiste Nobilet | 22 août 2020
Baptiste Nobilet | 22 août 2020
-
 Dr Stéphane Cascua | 27 août 2020
Dr Stéphane Cascua | 27 août 2020
-
 Baptiste Nobilet | 29 août 2020
Baptiste Nobilet | 29 août 2020
-
 Doc du Sport | 2 septembre 2020
Doc du Sport | 2 septembre 2020
-
 Doc du Sport | 7 septembre 2020
Doc du Sport | 7 septembre 2020
-
 Dr Stéphane Cascua | 9 septembre 2020
Dr Stéphane Cascua | 9 septembre 2020
-
 Dr Stéphane Cascua | 11 septembre 2020
Dr Stéphane Cascua | 11 septembre 2020
-
 Doc du Sport | 14 septembre 2020
Doc du Sport | 14 septembre 2020
Literie pour sportifs: tout ce que vous devez savoir pour votre récupération
-
 Doc du Sport | 16 septembre 2020
Doc du Sport | 16 septembre 2020
Troubles du comportement alimentaire: vers de nouvelles approches
-
 Doc du Sport | 18 septembre 2020
Doc du Sport | 18 septembre 2020
-
 Doc du Sport | 21 septembre 2020
Doc du Sport | 21 septembre 2020
-
 Doc du Sport | 23 septembre 2020
Doc du Sport | 23 septembre 2020
-
 Anne Odru | 25 septembre 2020
Anne Odru | 25 septembre 2020
-
 Anne Odru | 28 septembre 2020
Anne Odru | 28 septembre 2020
Élodie Clouvel: « J’apprends beaucoup sur moi grâce au sport. »
-
 Dr Stéphane Cascua | 2 octobre 2020
Dr Stéphane Cascua | 2 octobre 2020
Le parcours de musculation: le renforcement pour votre endurance
-
 Dr Stéphane Cascua | 5 octobre 2020
Dr Stéphane Cascua | 5 octobre 2020
-
 Dr Stéphane Cascua | 7 octobre 2020
Dr Stéphane Cascua | 7 octobre 2020
-
 Doc du Sport | 9 octobre 2020
Doc du Sport | 9 octobre 2020
-
 Doc du Sport | 12 octobre 2020
Doc du Sport | 12 octobre 2020
-
 Doc du Sport | 14 octobre 2020
Doc du Sport | 14 octobre 2020
-
 Dr Stéphane Cascua | 16 octobre 2020
Dr Stéphane Cascua | 16 octobre 2020
-
 Anne Odru | 27 octobre 2020
Anne Odru | 27 octobre 2020
-
 Anne Odru | 29 octobre 2020
Anne Odru | 29 octobre 2020
-
 Doc du Sport | 3 novembre 2020
Doc du Sport | 3 novembre 2020
-
 Doc du Sport | 5 novembre 2020
Doc du Sport | 5 novembre 2020
-
 Dr Stéphane Cascua | 6 novembre 2020
Dr Stéphane Cascua | 6 novembre 2020
-
 Doc du Sport | 6 novembre 2020
Doc du Sport | 6 novembre 2020
-
 Anne Odru | 17 novembre 2020
Anne Odru | 17 novembre 2020
Muriel Hurtis: « le sport est très important face à certaines pathologies ».
-
 Doc du Sport | 19 novembre 2020
Doc du Sport | 19 novembre 2020
-
 Dr Stéphane Cascua | 24 novembre 2020
Dr Stéphane Cascua | 24 novembre 2020
-
 Dr Stéphane Cascua | 26 novembre 2020
Dr Stéphane Cascua | 26 novembre 2020
-
 Dr Stéphane Cascua | 1 décembre 2020
Dr Stéphane Cascua | 1 décembre 2020
-
 Doc du Sport | 3 décembre 2020
Doc du Sport | 3 décembre 2020
-
 Dr Stéphane Cascua | 8 décembre 2020
Dr Stéphane Cascua | 8 décembre 2020
-
 Doc du Sport | 10 décembre 2020
Doc du Sport | 10 décembre 2020
-
 Anne Odru | 17 décembre 2020
Anne Odru | 17 décembre 2020
Laurence KLEIN: le trail, un bon équilibre entre le corps et la nature
-
 Doc du Sport | 5 janvier 2021
Doc du Sport | 5 janvier 2021
-
 Doc du Sport | 7 janvier 2021
Doc du Sport | 7 janvier 2021
-
 Doc du Sport | 14 janvier 2021
Doc du Sport | 14 janvier 2021
-
 Doc du Sport | 19 janvier 2021
Doc du Sport | 19 janvier 2021
-
 Doc du Sport | 21 janvier 2021
Doc du Sport | 21 janvier 2021
-
 Baptiste Nobilet | 30 janvier 2021
Baptiste Nobilet | 30 janvier 2021
-
 Doc du Sport | 3 février 2021
Doc du Sport | 3 février 2021
-
 Anne Odru | 5 février 2021
Anne Odru | 5 février 2021
Laëtitia Le Corguillé: « J’aime partager l’aspect santé de mon sport! »
-
 Anne Odru | 9 février 2021
Anne Odru | 9 février 2021
-
 Dr Stéphane Cascua | 11 février 2021
Dr Stéphane Cascua | 11 février 2021
-
 Dr Stéphane Cascua | 16 février 2021
Dr Stéphane Cascua | 16 février 2021
-
 Doc du Sport | 18 février 2021
Doc du Sport | 18 février 2021
-
 Dr Stéphane Cascua | 23 février 2021
Dr Stéphane Cascua | 23 février 2021
Fourmis dans les mains à vélo: est-ce un syndrome du canal carpien?
-
 Doc du Sport | 25 février 2021
Doc du Sport | 25 février 2021
-
 Doc du Sport | 2 mars 2021
Doc du Sport | 2 mars 2021
-
 Doc du Sport | 4 mars 2021
Doc du Sport | 4 mars 2021
-
 Anne Odru | 9 mars 2021
Anne Odru | 9 mars 2021
-
 Baptiste Nobilet | 13 mars 2021
Baptiste Nobilet | 13 mars 2021
-
 Doc du Sport | 16 mars 2021
Doc du Sport | 16 mars 2021
-
 Doc du Sport | 18 mars 2021
Doc du Sport | 18 mars 2021
Sport de haut niveau chez les enfants, comment être bien encadré
-
 Doc du Sport | 23 mars 2021
Doc du Sport | 23 mars 2021
Le Vélo à Assistance électrique (VAE): mon compagnon sport santé!
-
 Doc du Sport | 25 mars 2021
Doc du Sport | 25 mars 2021
Sport et innovations technologiques : une nouvelle alliance pour lutter contre la sédentarité
-
 Doc du Sport | 30 mars 2021
Doc du Sport | 30 mars 2021
-
 Anne Odru | 1 avril 2021
Anne Odru | 1 avril 2021
-
 Doc du Sport | 6 avril 2021
Doc du Sport | 6 avril 2021
- Doc du Sport | 7 avril 2021
-
 Doc du Sport | 8 avril 2021
Doc du Sport | 8 avril 2021
-
 Doc du Sport | 13 avril 2021
Doc du Sport | 13 avril 2021
-
 Anne Odru | 15 avril 2021
Anne Odru | 15 avril 2021
Marie-Amélie Le Fur: « le seul échec est de ne pas essayer. »
-
 Doc du Sport | 20 avril 2021
Doc du Sport | 20 avril 2021
-
 Dr Stéphane Cascua | 22 avril 2021
Dr Stéphane Cascua | 22 avril 2021
-
 Doc du Sport | 27 avril 2021
Doc du Sport | 27 avril 2021
-
 Doc du Sport | 29 avril 2021
Doc du Sport | 29 avril 2021
-
 Dr Stéphane Cascua | 4 mai 2021
Dr Stéphane Cascua | 4 mai 2021
-
 Anne Odru | 6 mai 2021
Anne Odru | 6 mai 2021
Martin Fourcade: « Tout ce que je sais faire, c’est grâce au sport. »
-
 Doc du Sport | 11 mai 2021
Doc du Sport | 11 mai 2021
Comment prévenir des noyades et développer l’aisance aquatique
-
 Gregory | 13 mai 2021
Gregory | 13 mai 2021
-
 Doc du Sport | 18 mai 2021
Doc du Sport | 18 mai 2021
-
 Doc du Sport | 20 mai 2021
Doc du Sport | 20 mai 2021
-
 Doc du Sport | 25 mai 2021
Doc du Sport | 25 mai 2021
-
 Dr Marc Rozenblat | 27 mai 2021
Dr Marc Rozenblat | 27 mai 2021
-
 Dr Stéphane Cascua | 3 juin 2021
Dr Stéphane Cascua | 3 juin 2021
-
 Dr Stéphane Cascua | 8 juin 2021
Dr Stéphane Cascua | 8 juin 2021
-
 Doc du Sport | 10 juin 2021
Doc du Sport | 10 juin 2021
-
 Anne Odru | 17 juin 2021
Anne Odru | 17 juin 2021
-
 Anne Odru | 22 juin 2021
Anne Odru | 22 juin 2021
-
 Anne Odru | 24 juin 2021
Anne Odru | 24 juin 2021
Pascal Pich: « J’ai besoin de me fixer des objectifs de dingos! »
-
 Dr Stéphane Cascua | 29 juin 2021
Dr Stéphane Cascua | 29 juin 2021
-
 Doc du Sport | 1 juillet 2021
Doc du Sport | 1 juillet 2021
-
 Doc du Sport | 6 juillet 2021
Doc du Sport | 6 juillet 2021
-
 Doc du Sport | 8 juillet 2021
Doc du Sport | 8 juillet 2021
-
 Baptiste Nobilet | 13 juillet 2021
Baptiste Nobilet | 13 juillet 2021
-
 Anne Odru | 15 juillet 2021
Anne Odru | 15 juillet 2021
-
 Dr Stéphane Cascua | 22 juillet 2021
Dr Stéphane Cascua | 22 juillet 2021
-
 Gregory | 27 juillet 2021
Gregory | 27 juillet 2021
Fatigue en trail: interactions entre le sexe et la distance de course
-
 Doc du Sport | 29 juillet 2021
Doc du Sport | 29 juillet 2021
-
 Gregory | 3 août 2021
Gregory | 3 août 2021
-
 Dr Stéphane Cascua | 5 août 2021
Dr Stéphane Cascua | 5 août 2021
-
 Doc du Sport | 10 août 2021
Doc du Sport | 10 août 2021
-
 Anne Odru | 12 août 2021
Anne Odru | 12 août 2021
-
 Doc du Sport | 19 août 2021
Doc du Sport | 19 août 2021
-
 Doc du Sport | 24 août 2021
Doc du Sport | 24 août 2021
-
 Dr Stéphane Cascua | 26 août 2021
Dr Stéphane Cascua | 26 août 2021
-
 Dr Stéphane Cascua | 31 août 2021
Dr Stéphane Cascua | 31 août 2021
-
 Philippe Chaduteau | 9 septembre 2021
Philippe Chaduteau | 9 septembre 2021
Hypertension artérielle: l’activité physique et sportive comme médicament
-
 Dr Stéphane Cascua | 21 octobre 2021
Dr Stéphane Cascua | 21 octobre 2021
-
 Doc du Sport | 25 octobre 2021
Doc du Sport | 25 octobre 2021
-
 Anne Odru | 27 octobre 2021
Anne Odru | 27 octobre 2021
Nathalie Dechy: « quand on aime le tennis, c’est pour la vie! »
-
 Anne Odru | 29 octobre 2021
Anne Odru | 29 octobre 2021
-
 Doc du Sport | 1 novembre 2021
Doc du Sport | 1 novembre 2021
-
 Dr Stéphane Cascua | 3 novembre 2021
Dr Stéphane Cascua | 3 novembre 2021
-
 Doc du Sport | 5 novembre 2021
Doc du Sport | 5 novembre 2021
Sport et maternité: un guide pour accompagner les femmes dans leurs pratiques
-
 Dr Stéphane Cascua | 8 novembre 2021
Dr Stéphane Cascua | 8 novembre 2021
-
 Dr Stéphane Cascua | 10 novembre 2021
Dr Stéphane Cascua | 10 novembre 2021
-
 Anne Odru | 12 novembre 2021
Anne Odru | 12 novembre 2021
Femme + équitation: l’équilibre au service du bien-être pour la famille
-
 Anne Odru | 15 novembre 2021
Anne Odru | 15 novembre 2021
-
 Anne Odru | 17 novembre 2021
Anne Odru | 17 novembre 2021
-
 Anne Odru | 19 novembre 2021
Anne Odru | 19 novembre 2021
-
 Dr Stéphane Cascua | 22 novembre 2021
Dr Stéphane Cascua | 22 novembre 2021
Mal au dos: la natation, c’est bien… Mais c’est insuffisant!
-
 Doc du Sport | 24 novembre 2021
Doc du Sport | 24 novembre 2021
-
 Dr Stéphane Cascua | 26 novembre 2021
Dr Stéphane Cascua | 26 novembre 2021
-
 Anne Odru | 30 novembre 2021
Anne Odru | 30 novembre 2021
Frédéric Compagnon: « Le soutien sur le Marathon des Sables est exceptionnel »
-
 Anne Odru | 2 décembre 2021
Anne Odru | 2 décembre 2021
-
 Anne Odru | 7 décembre 2021
Anne Odru | 7 décembre 2021
-
 Doc du Sport | 9 décembre 2021
Doc du Sport | 9 décembre 2021
-
 Anne Odru | 14 décembre 2021
Anne Odru | 14 décembre 2021
Roxana Maracineanu : « Le sport doit faire partie de la vie et la vie doit faire partie du sport. »
-
 Dr Stéphane Cascua | 16 décembre 2021
Dr Stéphane Cascua | 16 décembre 2021
Fréquence cardiaque: de l’imprécision pour plus de rigueur !
-
 Dr Stéphane Cascua | 20 décembre 2021
Dr Stéphane Cascua | 20 décembre 2021
-
 Gregory | 22 décembre 2021
Gregory | 22 décembre 2021
Entraînements et bien-être : ne zappez plus les étirements !
-
 Dr Stéphane Cascua | 27 décembre 2021
Dr Stéphane Cascua | 27 décembre 2021
-
 Anne Odru | 29 décembre 2021
Anne Odru | 29 décembre 2021
-
 Doc du Sport | 4 janvier 2022
Doc du Sport | 4 janvier 2022
-
 Dr Stéphane Cascua | 11 janvier 2022
Dr Stéphane Cascua | 11 janvier 2022
-
 Anne Odru | 18 janvier 2022
Anne Odru | 18 janvier 2022
-
 Muriel Hatem | 20 janvier 2022
Muriel Hatem | 20 janvier 2022
-
 Anne Odru | 9 février 2022
Anne Odru | 9 février 2022
-
 Doc du Sport | 16 février 2022
Doc du Sport | 16 février 2022
-
 Gregory | 24 février 2022
Gregory | 24 février 2022
-
 Dr Stéphane Cascua | 8 mars 2022
Dr Stéphane Cascua | 8 mars 2022
- Dr Bruno Emram | 9 mars 2022
-
 Dr Stéphane Cascua | 15 mars 2022
Dr Stéphane Cascua | 15 mars 2022
-
 Dr Stéphane Cascua | 22 mars 2022
Dr Stéphane Cascua | 22 mars 2022
-
 Doc du Sport | 29 mars 2022
Doc du Sport | 29 mars 2022
-
 Doc du Sport | 14 avril 2022
Doc du Sport | 14 avril 2022
-
 Anne Odru | 19 avril 2022
Anne Odru | 19 avril 2022
-
 Doc du Sport | 21 avril 2022
Doc du Sport | 21 avril 2022
-
 Doc du Sport | 26 avril 2022
Doc du Sport | 26 avril 2022
-
 Anne Odru | 28 avril 2022
Anne Odru | 28 avril 2022
-
 Doc du Sport | 3 mai 2022
Doc du Sport | 3 mai 2022
-
 Anne Odru | 5 mai 2022
Anne Odru | 5 mai 2022
-
 Dr Stéphane Cascua | 10 mai 2022
Dr Stéphane Cascua | 10 mai 2022
-
 Doc du Sport | 12 mai 2022
Doc du Sport | 12 mai 2022
-
 Doc du Sport | 17 mai 2022
Doc du Sport | 17 mai 2022
-
 Dr Stéphane Cascua | 19 mai 2022
Dr Stéphane Cascua | 19 mai 2022
-
 Anne Odru | 24 mai 2022
Anne Odru | 24 mai 2022
-
 Doc du Sport | 26 mai 2022
Doc du Sport | 26 mai 2022
Peut-on jouer au golf lorsque l’on est insuffisant cardiaque?
-
 Anne Odru | 2 juin 2022
Anne Odru | 2 juin 2022
-
 Doc du Sport | 7 juin 2022
Doc du Sport | 7 juin 2022
-
 Dr Stéphane Cascua | 9 juin 2022
Dr Stéphane Cascua | 9 juin 2022
-
 Doc du Sport | 14 juin 2022
Doc du Sport | 14 juin 2022
-
 Anne Odru | 16 juin 2022
Anne Odru | 16 juin 2022
-
 Doc du Sport | 21 juin 2022
Doc du Sport | 21 juin 2022
-
 Anne Odru | 23 juin 2022
Anne Odru | 23 juin 2022
-
 Doc du Sport | 28 juin 2022
Doc du Sport | 28 juin 2022
-
 Doc du Sport | 30 juin 2022
Doc du Sport | 30 juin 2022
Natation et activité physique adaptée à la grossesse au premier trimestre
-
 Doc du Sport | 12 juillet 2022
Doc du Sport | 12 juillet 2022
-
 Dr Stéphane Cascua | 14 juillet 2022
Dr Stéphane Cascua | 14 juillet 2022
-
 Doc du Sport | 4 août 2022
Doc du Sport | 4 août 2022
-
 Anne Odru | 9 août 2022
Anne Odru | 9 août 2022
Laetitia Bernard: « J’ai à la fois une pratique sportive et cyclotouriste. »
-
 Dr Stéphane Cascua | 11 août 2022
Dr Stéphane Cascua | 11 août 2022
- Doc du Sport | 16 août 2022
-
 Doc du Sport | 18 août 2022
Doc du Sport | 18 août 2022
-
 Doc du Sport | 23 août 2022
Doc du Sport | 23 août 2022
-
 Doc du Sport | 25 août 2022
Doc du Sport | 25 août 2022
-
 Doc du Sport | 30 août 2022
Doc du Sport | 30 août 2022
-
 Doc du Sport | 10 octobre 2022
Doc du Sport | 10 octobre 2022
-
 Doc du Sport | 11 octobre 2022
Doc du Sport | 11 octobre 2022
-
 Dr Stéphane Cascua | 20 octobre 2022
Dr Stéphane Cascua | 20 octobre 2022
-
 Doc du Sport | 21 octobre 2022
Doc du Sport | 21 octobre 2022
-
 Doc du Sport | 27 octobre 2022
Doc du Sport | 27 octobre 2022
-
 Dr Stéphane Cascua | 2 novembre 2022
Dr Stéphane Cascua | 2 novembre 2022
-
 Anne Odru | 15 novembre 2022
Anne Odru | 15 novembre 2022
Les troubles musculo-squelettiques: pathologies les plus fréquentes en endurance
-
 Anne Odru | 18 novembre 2022
Anne Odru | 18 novembre 2022
-
 Anne Odru | 22 novembre 2022
Anne Odru | 22 novembre 2022
-
 Anne Odru | 24 novembre 2022
Anne Odru | 24 novembre 2022
-
 Anne Odru | 29 novembre 2022
Anne Odru | 29 novembre 2022
-
 Anne Odru | 1 décembre 2022
Anne Odru | 1 décembre 2022
-
 Dr Stéphane Cascua | 6 décembre 2022
Dr Stéphane Cascua | 6 décembre 2022
-
 Dr Stéphane Cascua | 8 décembre 2022
Dr Stéphane Cascua | 8 décembre 2022
-
 Dr Stéphane Cascua | 13 décembre 2022
Dr Stéphane Cascua | 13 décembre 2022
-
 Doc du Sport | 15 décembre 2022
Doc du Sport | 15 décembre 2022
-
 Anne Odru | 20 décembre 2022
Anne Odru | 20 décembre 2022
-
 Anne Odru | 22 décembre 2022
Anne Odru | 22 décembre 2022
-
 Doc du Sport | 3 janvier 2023
Doc du Sport | 3 janvier 2023
-
 Anne Odru | 5 janvier 2023
Anne Odru | 5 janvier 2023
-
 Dr Stéphane Cascua | 10 janvier 2023
Dr Stéphane Cascua | 10 janvier 2023
-
 Dr Stéphane Cascua | 12 janvier 2023
Dr Stéphane Cascua | 12 janvier 2023
-
 Anne Odru | 17 janvier 2023
Anne Odru | 17 janvier 2023
-
 Dr Stéphane Cascua | 19 janvier 2023
Dr Stéphane Cascua | 19 janvier 2023
-
 Anne Odru | 24 janvier 2023
Anne Odru | 24 janvier 2023
-
 Anne Odru | 26 janvier 2023
Anne Odru | 26 janvier 2023
-
 Doc du Sport | 31 janvier 2023
Doc du Sport | 31 janvier 2023
-
 Dr Stéphane Cascua | 2 février 2023
Dr Stéphane Cascua | 2 février 2023
La commotion cérébrale au ski: une amnésie à ne pas oublier !
-
 Dr Stéphane Cascua | 7 février 2023
Dr Stéphane Cascua | 7 février 2023
-
 Dr Stéphane Cascua | 9 février 2023
Dr Stéphane Cascua | 9 février 2023
-
 Doc du Sport | 14 février 2023
Doc du Sport | 14 février 2023
-
 Doc du Sport | 16 février 2023
Doc du Sport | 16 février 2023
Aurélien Ducroz : « La mer m’a aidé à devenir meilleur skieur »
-
 Anne Odru | 21 février 2023
Anne Odru | 21 février 2023
Marie-Laure Brunet: « le biathlon m’a aidée à me structurer »
-
 Anne Odru | 23 février 2023
Anne Odru | 23 février 2023
Le tennis sous toutes ses formes, une multipratique accessible à tous
-
 Anne Odru | 28 février 2023
Anne Odru | 28 février 2023
-
 Doc du Sport | 18 avril 2023
Doc du Sport | 18 avril 2023
-
 Dr Stéphane Cascua | 20 avril 2023
Dr Stéphane Cascua | 20 avril 2023
-
 Dr Stéphane Cascua | 25 avril 2023
Dr Stéphane Cascua | 25 avril 2023
-
 Anne Odru | 27 avril 2023
Anne Odru | 27 avril 2023
-
 Anne Odru | 9 mai 2023
Anne Odru | 9 mai 2023
Yohan Durand: « Le Marathon de Paris 2024 serait l’aboutissement de ma carrière »
-
 Doc du Sport | 11 mai 2023
Doc du Sport | 11 mai 2023
-
 Dr Stéphane Cascua | 16 mai 2023
Dr Stéphane Cascua | 16 mai 2023
-
 Doc du Sport | 18 mai 2023
Doc du Sport | 18 mai 2023
-
 Dr Stéphane Cascua | 25 mai 2023
Dr Stéphane Cascua | 25 mai 2023
-
 Doc du Sport | 30 mai 2023
Doc du Sport | 30 mai 2023
-
 Dr Stéphane Cascua | 1 juin 2023
Dr Stéphane Cascua | 1 juin 2023
-
 Dr Stéphane Cascua | 6 juin 2023
Dr Stéphane Cascua | 6 juin 2023
-
 Doc du Sport | 8 juin 2023
Doc du Sport | 8 juin 2023
-
 Doc du Sport | 13 juin 2023
Doc du Sport | 13 juin 2023
-
 Dr Stéphane Cascua | 15 juin 2023
Dr Stéphane Cascua | 15 juin 2023
-
 Doc du Sport | 22 juin 2023
Doc du Sport | 22 juin 2023
-
 Doc du Sport | 13 juillet 2023
Doc du Sport | 13 juillet 2023
-
 Dr Stéphane Cascua | 18 juillet 2023
Dr Stéphane Cascua | 18 juillet 2023
-
 Dr Stéphane Cascua | 20 juillet 2023
Dr Stéphane Cascua | 20 juillet 2023
-
 Dr Stéphane Cascua | 25 juillet 2023
Dr Stéphane Cascua | 25 juillet 2023
Protéines navettes, lipomax, mécanome : la rando devient prépa physique
-
 Doc du Sport | 27 juillet 2023
Doc du Sport | 27 juillet 2023
-
 Dr Stéphane Cascua | 12 septembre 2023
Dr Stéphane Cascua | 12 septembre 2023
Le parcours de musculation: le renforcement pour votre endurance
-
 Anne Odru | 14 septembre 2023
Anne Odru | 14 septembre 2023
-
 Doc du Sport | 19 octobre 2023
Doc du Sport | 19 octobre 2023
-
 Doc du Sport | 24 octobre 2023
Doc du Sport | 24 octobre 2023
-
 Dr Stéphane Cascua | 26 octobre 2023
Dr Stéphane Cascua | 26 octobre 2023
L’arthropathie acromio-claviculaire : une blessure emblématique de la muscu
-
 Anne Odru | 31 octobre 2023
Anne Odru | 31 octobre 2023
-
 Dr Stéphane Cascua | 2 novembre 2023
Dr Stéphane Cascua | 2 novembre 2023
-
 Dr Stéphane Cascua | 7 novembre 2023
Dr Stéphane Cascua | 7 novembre 2023
-
 Dr Stéphane Cascua | 9 novembre 2023
Dr Stéphane Cascua | 9 novembre 2023
-
 Dr Stéphane Cascua | 14 novembre 2023
Dr Stéphane Cascua | 14 novembre 2023
-
 Dr Stéphane Cascua | 16 novembre 2023
Dr Stéphane Cascua | 16 novembre 2023
TRAIL: la douleur sur le côté du bassin, une blessure de devers…
-
 Anne Odru | 21 novembre 2023
Anne Odru | 21 novembre 2023
-
 Doc du Sport | 23 novembre 2023
Doc du Sport | 23 novembre 2023
-
 Anne Odru | 28 novembre 2023
Anne Odru | 28 novembre 2023
-
 Anne Odru | 30 novembre 2023
Anne Odru | 30 novembre 2023
-
 Doc du Sport | 14 décembre 2023
Doc du Sport | 14 décembre 2023
Courez le Schneider Electric Marathon de Paris avec un dossard solidaire !
-
 Doc du Sport | 19 décembre 2023
Doc du Sport | 19 décembre 2023
-
 Anne Odru | 21 décembre 2023
Anne Odru | 21 décembre 2023
-
 Dr Stéphane Cascua | 26 décembre 2023
Dr Stéphane Cascua | 26 décembre 2023
-
 Anne Odru | 28 décembre 2023
Anne Odru | 28 décembre 2023
-
 Doc du Sport | 2 janvier 2024
Doc du Sport | 2 janvier 2024
Les conseils pour se (re)mettre à une activité physique sans se blesser
-
 Anne Odru | 4 janvier 2024
Anne Odru | 4 janvier 2024
Bouge ! Ta Classe, un projet sportif et collaboratif en milieu scolaire
-
 Doc du Sport | 9 janvier 2024
Doc du Sport | 9 janvier 2024
-
Anne Odru | 30 janvier 2024
Nathalie Péchalat, une championne au service des enfants malades
-
 Dr Stéphane Cascua | 19 février 2024
Dr Stéphane Cascua | 19 février 2024
-
 Doc du Sport | 22 février 2024
Doc du Sport | 22 février 2024
Le ski de randonnée une pratique polymorphe pour des bienfaits multiples
-
 Doc du Sport | 27 février 2024
Doc du Sport | 27 février 2024
-
 Doc du Sport | 29 février 2024
Doc du Sport | 29 février 2024
La maladie d’Osgood-Schlatter,quand le genou est trop sollicité
-
 Dr Stéphane Cascua | 5 mars 2024
Dr Stéphane Cascua | 5 mars 2024
-
 Doc du Sport | 5 avril 2024
Doc du Sport | 5 avril 2024
Marathon pour Tous de Paris 2024 : la mythique épreuve des Jeux ouverte au grand public !
-
 Anne Odru | 9 avril 2024
Anne Odru | 9 avril 2024
-
 Anne Odru | 11 avril 2024
Anne Odru | 11 avril 2024
Julie ROBVEILLE : « J’ai préféré courir un marathon plutôt que de finir en chaise roulante »
-
 Dr Stéphane Cascua | 7 mai 2024
Dr Stéphane Cascua | 7 mai 2024
-
 Dr Stéphane Cascua | 9 mai 2024
Dr Stéphane Cascua | 9 mai 2024
-
 Anne Odru | 14 mai 2024
Anne Odru | 14 mai 2024
-
 Dr Stéphane Cascua | 16 mai 2024
Dr Stéphane Cascua | 16 mai 2024
Sportifs: connaissez-vous la poussée d’arthrose du sportif ?
-
 Doc du Sport | 21 mai 2024
Doc du Sport | 21 mai 2024
-
 Dr Stéphane Cascua | 23 mai 2024
Dr Stéphane Cascua | 23 mai 2024
-
 Dr Stéphane Cascua | 28 mai 2024
Dr Stéphane Cascua | 28 mai 2024
-
 Dr Stéphane Cascua | 20 juin 2024
Dr Stéphane Cascua | 20 juin 2024
-
 Doc du Sport | 9 juillet 2024
Doc du Sport | 9 juillet 2024
-
 Doc du Sport | 11 juillet 2024
Doc du Sport | 11 juillet 2024
-
 Doc du Sport | 16 juillet 2024
Doc du Sport | 16 juillet 2024
-
 Doc du Sport | 30 juillet 2024
Doc du Sport | 30 juillet 2024
-
 Muriel Hatem | 1 août 2024
Muriel Hatem | 1 août 2024
-
 Dr Stéphane Cascua | 6 août 2024
Dr Stéphane Cascua | 6 août 2024
-
 Dr Stéphane Cascua | 8 août 2024
Dr Stéphane Cascua | 8 août 2024
Après une blessure, les champions reprennent-ils plus vite ?
-
 Anne Odru | 13 août 2024
Anne Odru | 13 août 2024
-
 Dr Stéphane Cascua | 15 août 2024
Dr Stéphane Cascua | 15 août 2024
-
 Doc du Sport | 20 août 2024
Doc du Sport | 20 août 2024
-
 Anne Odru | 22 août 2024
Anne Odru | 22 août 2024
-
 Dr Stéphane Cascua | 27 août 2024
Dr Stéphane Cascua | 27 août 2024
-
 Anne Odru | 29 août 2024
Anne Odru | 29 août 2024
-
 Anne Odru | 30 août 2024
Anne Odru | 30 août 2024
Ultra-trail: l’hygiène de base vs nutrition pour éviter les troubles gastriques
-
 Anne Odru | 3 septembre 2024
Anne Odru | 3 septembre 2024
-
 Anne Odru | 5 septembre 2024
Anne Odru | 5 septembre 2024
L’épidémiologie travail de recherche sur les aspects gynécologiques en ultra-trail
-
 Dr Stéphane Cascua | 10 septembre 2024
Dr Stéphane Cascua | 10 septembre 2024
-
 Dr Stéphane Cascua | 22 octobre 2024
Dr Stéphane Cascua | 22 octobre 2024
-
 Dr Stéphane Cascua | 24 octobre 2024
Dr Stéphane Cascua | 24 octobre 2024
Syndrome de l’angulaire : quand la sportive souffre de l’immobilité !
-
 Anne Odru | 15 novembre 2024
Anne Odru | 15 novembre 2024
Amandine Ferrato : « L’idée est de faire mieux, pas de faire plus »
-
 Doc du Sport | 19 novembre 2024
Doc du Sport | 19 novembre 2024
L’hypothermie dans les activités outdoor, plus qu’un simple coup de froid !
-
 Dr Stéphane Cascua | 17 décembre 2024
Dr Stéphane Cascua | 17 décembre 2024
Le syndrome de la savonnette: une douleur de cheville chez le coureur
-
 Dr Stéphane Cascua | 20 décembre 2024
Dr Stéphane Cascua | 20 décembre 2024
-
 Anne Odru | 27 décembre 2024
Anne Odru | 27 décembre 2024
-
 Dr Stéphane Cascua | 17 janvier 2025
Dr Stéphane Cascua | 17 janvier 2025
-
 Dr Stéphane Cascua | 24 janvier 2025
Dr Stéphane Cascua | 24 janvier 2025
-
 Anne Odru | 28 janvier 2025
Anne Odru | 28 janvier 2025
-
 Dr Stéphane Cascua | 31 janvier 2025
Dr Stéphane Cascua | 31 janvier 2025
-
 Anne Odru | 4 février 2025
Anne Odru | 4 février 2025
-
 Doc du Sport | 7 février 2025
Doc du Sport | 7 février 2025
-
 Dr Stéphane Cascua | 11 février 2025
Dr Stéphane Cascua | 11 février 2025
-
 Doc du Sport | 18 février 2025
Doc du Sport | 18 février 2025
Les activités de glisse sur neige: développer ses capacités de perception et de contrôle moteur
-
 Doc du Sport | 21 février 2025
Doc du Sport | 21 février 2025
-
 Dr Stéphane Cascua | 25 février 2025
Dr Stéphane Cascua | 25 février 2025
-
 Muriel Hatem | 1 mars 2025
Muriel Hatem | 1 mars 2025
Major Mouvement : « Notre corps nous fournit gratuitement un remède, allons le chercher ! »
-
 Dr Stéphane Cascua | 4 mars 2025
Dr Stéphane Cascua | 4 mars 2025
-
 Muriel Hatem | 7 mars 2025
Muriel Hatem | 7 mars 2025
-
 Dr Stéphane Cascua | 11 mars 2025
Dr Stéphane Cascua | 11 mars 2025
-
 Doc du Sport | 14 mars 2025
Doc du Sport | 14 mars 2025
-
 Doc du Sport | 22 avril 2025
Doc du Sport | 22 avril 2025
Préparation mentale et marathon : l’arme fatale des finishers
-
 Dr Stéphane Cascua | 25 avril 2025
Dr Stéphane Cascua | 25 avril 2025
-
 Doc du Sport | 29 avril 2025
Doc du Sport | 29 avril 2025
Courir après 40 ans : comment optimiser sa performance et prévenir les blessures ?
-
 Doc du Sport | 10 juin 2025
Doc du Sport | 10 juin 2025
-
 Doc du Sport | 13 juin 2025
Doc du Sport | 13 juin 2025
Défaut de rotation interne de la hanche : et si c’était un conflit de hanche ?
-
 Doc du Sport | 18 juin 2025
Doc du Sport | 18 juin 2025
-
 Doc du Sport | 20 juin 2025
Doc du Sport | 20 juin 2025
-
 Anne Odru | 24 juin 2025
Anne Odru | 24 juin 2025
DECATHLON My Health : la solution qui personnalise votre nutrition
-
 Doc du Sport | 27 juin 2025
Doc du Sport | 27 juin 2025
Renforcez vos appuis : exercices de pieds pour un swing puissant et stable au golf
-
 Dr Stéphane Cascua | 1 juillet 2025
Dr Stéphane Cascua | 1 juillet 2025
-
 Doc du Sport | 4 juillet 2025
Doc du Sport | 4 juillet 2025
Prévalence de la scoliose chez l’adolescent pratiquant le golf de haut niveau
-
 Dr Stéphane Cascua | 8 juillet 2025
Dr Stéphane Cascua | 8 juillet 2025
-
 Doc du Sport | 11 juillet 2025
Doc du Sport | 11 juillet 2025
Ostéopathie et golf : un réel complément pour prévenir les blessures et contribuer à la performance
-
 Dr Stéphane Cascua | 25 juillet 2025
Dr Stéphane Cascua | 25 juillet 2025
-
 Doc du Sport | 29 juillet 2025
Doc du Sport | 29 juillet 2025
À quelle vitesse perd-on la forme physique ? Et comment ralentir le processus et récupérer ?
-
 Dr Stéphane Cascua | 1 août 2025
Dr Stéphane Cascua | 1 août 2025
-
 Doc du Sport | 5 août 2025
Doc du Sport | 5 août 2025
-
 Doc du Sport | 8 août 2025
Doc du Sport | 8 août 2025
-
 Doc du Sport | 12 août 2025
Doc du Sport | 12 août 2025
Votre pied est votre meilleur outil de randonnée : prenez-en soin, il vous mènera loin
- Doc du Sport | 15 août 2025
-
 Doc du Sport | 19 août 2025
Doc du Sport | 19 août 2025
-
 Dr Stéphane Cascua | 22 août 2025
Dr Stéphane Cascua | 22 août 2025
-
 Doc du Sport | 26 août 2025
Doc du Sport | 26 août 2025
-
 Doc du Sport | 28 avril 2026
Doc du Sport | 28 avril 2026
Le rôle du podologue du sport face aux maladies de croissance chez l’enfant et l’adolescent
-
 Dr Stéphane Cascua | 23 avril 2026
Dr Stéphane Cascua | 23 avril 2026
-
 Doc du Sport | 21 avril 2026
Doc du Sport | 21 avril 2026
Et si le secret pour lutter contre la sédentarité des enfants, c’était le nudge ?
-
 Doc du Sport | 17 avril 2026
Doc du Sport | 17 avril 2026
-
 Doc du Sport | 14 avril 2026
Doc du Sport | 14 avril 2026
Pourquoi est-il difficile de trouver le sommeil après une compétition ?
-
 Doc du Sport | 10 avril 2026
Doc du Sport | 10 avril 2026
Le mental en endurance : ce que l’on croit maîtriser… et ce qui nous échappe
-
 Dr Stéphane Cascua | 7 avril 2026
Dr Stéphane Cascua | 7 avril 2026
-
 Doc du Sport | 3 avril 2026
Doc du Sport | 3 avril 2026
Décrochage sportif : l’UNSS, force de proposition pour fidéliser les adolescentes
-
 Doc du Sport | 31 mars 2026
Doc du Sport | 31 mars 2026
Activité physique et réussite scolaire : mythe ou réalité scientifique ?
-
 Muriel Hatem | 27 mars 2026
Muriel Hatem | 27 mars 2026
-
-
-
 Doc du Sport | 19 juin 2020
Doc du Sport | 19 juin 2020
-
 Dr Stéphane Cascua | 18 décembre 2018
Dr Stéphane Cascua | 18 décembre 2018
Tendinite et protocole de Stanish: des douleurs pour soigner vos tendons !
-
 Dr Marc Rozenblat | 9 janvier 2019
Dr Marc Rozenblat | 9 janvier 2019
Utilisation du plasma riche en plaquettes (PRP) en Traumatologie du Sport
-
 Dr Stéphane Cascua | 5 novembre 2019
Dr Stéphane Cascua | 5 novembre 2019
Entraînement – la séance au seuil: tout ce que vous devez connaître
-
 Dr Stéphane Cascua | 7 janvier 2019
Dr Stéphane Cascua | 7 janvier 2019
-
 Anne Odru | 14 janvier 2019
Anne Odru | 14 janvier 2019
-
 Dr Stéphane Cascua | 23 janvier 2019
Dr Stéphane Cascua | 23 janvier 2019
Du gras pour maigrir et pour courir: le processus épigénétique
-
 Dr Stéphane Cascua | 11 octobre 2019
Dr Stéphane Cascua | 11 octobre 2019
-
 Dr Stéphane Cascua | 14 novembre 2019
Dr Stéphane Cascua | 14 novembre 2019
La brasse: une nage excellente pour votre condition physique
-
 Doc du Sport | 6 décembre 2019
Doc du Sport | 6 décembre 2019
-
Copyright © Médiathlète



























































































































































































































































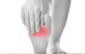






















































































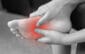

































































































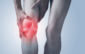






































0 comments